|
Krankheiten: Schuppenflechte, Psoriasis |
|
| Klassifikation nach ICD-10 | |
|---|---|
| L40 | Psoriasis |
| ICD-10 online (WHO-Version 2006) |
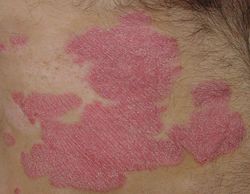
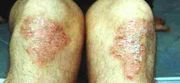
Die Schuppenflechte oder die Psoriasis (altgriechisch ψωριασις [neugriechisch ψωριαση] – im Altertum fälschlicherweise mit der ψωρα, psóra Krätze gleichgesetzt) ist eine Hautkrankheit, die sich nach aussen hin im wesentlichen durch einige stark schuppende, punktförmige bis handtellergrosse Hautstellen (häufig an den Knien, Ellenbogen und der Kopfhaut) zeigt. Die Schuppenflechte ist eine nicht-ansteckende Autoimmunkrankheit und kann neben der Haut auch Gelenke (5–20 %) und Finger-/Zehennägel befallen.
Geschichte
Eine schuppende Hautkrankheit, bei der es sich wahrscheinlich um Psoriasis handelte, wurde bereits vom griechischen Arzt Hippokrates (ca. 460–370 v. Chr.) beschrieben. Der Begriff Psoriasis wurde zum ersten Mal vom Arzt Galenus verwendet, der damit eine Schuppenbildung im Augen- und Hodensackbereich umschrieb. Bei dieser handelte es sich jedoch dem heutigen Forschungsstand nach vermutlich um Ekzeme.
Lange Zeit wurde Psoriasis nicht von der durch Milben verursachten Krätze (Scabies) unterschieden. Vermutlich wurde Psoriasis auch häufig mit Lepra verwechselt; es wird angenommen, dass viele "Aussätzige" nicht unter Lepra, sondern unter Schuppenflechte litten. Heutzutage zählt die Psoriasis/Schuppenflechte dagegen umgangssprachlich eher zu den typischen modernen – aber auch zunehmend gesellschaftlich anerkannten – Zivilisationskrankheiten, wie auch die Neurodermitis oder Allergien. Sie wird daher auch oft verbal in diesem Zusammenhang betrachtet, obwohl das tatsächliche Krankheitsbild und die Ursache sich deutlich davon unterscheiden.
Erbliche Krankheit
Schuppenflechte ist zu einem erheblichen Anteil erblich bedingt. Man geht davon aus, dass sie durch das Zusammenwirken von Varianten verschiedener Gene und Umwelteinflüssen ausgelöst wird. Das Risiko eines eineiigen Zwillings eines Betroffenen ebenfalls zu erkranken liegt bei 65-72%.[1] Schuppenflechte ist definitiv nicht ansteckend. Sie kann weder durch Körper- noch durch Sexualkontakt übertragen werden. Auch hat das Auftreten von Psoriasis nachweislich nichts mit mangelnder Hygiene zu tun. Etwa 2–3 % der Bevölkerung sind in Mitteleuropa von der Krankheit betroffen, während der Anteil in den USA bei ca. 4–5 % liegt. Bei Inuit, Indianern, Schwarzafrikanern und Aborigines kommt die Psoriasis so gut wie nicht vor; in Japan und der Volksrepublik China liegt die Prävalenz zwischen 0,025 und 0,3 %, am häufigsten ist sie unter Kasachen (bis 12 %). Nicht bei allen kommt die Schuppenflechte zum Ausbruch, denn zu der Erbanlage müssen noch weitere, zumeist noch unbekannte Faktoren hinzukommen.
Praktisch als bewiesen gilt jedoch die These, dass es sich um einen vererbbaren genetischen Defekt handelt, der dabei durchaus auch mehrere Generationen überspringen kann. Viele Betroffene berichten über schwerwiegende physische oder psychische Belastungssituationen als initialen Auslösefaktor, wie beispielsweise einen schweren grippalen Infekt, eine Operation oder auch einschneidende private Erlebnisse, wie zum Beispiel den Tod eines nahen Angehörigen. Gerade bei Frauen haben oft auch starke hormonelle Veränderungen, wie sie beispielsweise bei Schwangerschaften vorkommen, erstmals einen Ausbruch und einen sogenannten "Psoriasis-Schub" zur Folge gehabt. Dass die Schuppenflechte häufig das erste Mal in der Pubertät ausbricht, könnte auch in diesen Zusammenhang gehören.
Die Ursachen, ob und wann diese genetische Veranlagung auch tatsächlich zum Ausbruch der Krankheit führt, sind jedoch bis heute weitestgehend unerforscht, und beruhen daher zumeist nur auf den gesammelten Erfahrungsberichten von Betroffenen oder aus verschiedenen medizinischen Studien.
Eine Heilung der Psoriasis ist daher heutzutage aufgrund der bisherigen medizinischen Forschungsergebnisse nicht möglich, da es bisher nicht gelungen ist, diesen ursprünglichen genetischen Defekt zu beheben.
Die derzeitig angewandten Medikationen und Therapien können aber zumindest auch über einen längeren Zeitraum hinweg zu einer teilweisen oder auch gänzlichen Erscheinungsfreiheit führen.
Wie bei anderen erblichen Krankheiten auch gibt es Theorien über Selektionsvorteile der Betroffenen, die das Erhaltenbleiben der "schlechten Gene" über Jahrtausende hinweg zu erklären versuchen. Für die Psoriasis wird postuliert, dass zu Psoriasis neigende Personen weniger unter Hautinfektionen leiden, weil sie mehr Defensine (antibakterielle Proteine, enthalten in den Zellen des Stratum corneums der Haut) besitzen.[2]
Ursachen
Ursache der Hauterscheinungen ist eine Entzündungsreaktion der Haut, die ein überschiessendes Wachstum von hautbildenden Zellen (Keratinozyten) bewirkt.
Die Entzündungsreaktion wird ausgelöst durch aktivierte T-Lymphozyten, welche in die Haut einwandern und Entzündungs-Botenstoffe freisetzen. Die Folge ist ein Angriff auf die Epidermis. Der genaue Grund für den Angriff auf die Epidermis ist unklar. Wahrscheinlich greifen die T-Zellen Strukturen an, welche einem bakteriellen oder viralen Antigen ähnlich sind (s. Autoimmunerkrankung).
Die Psoriasis kann ausgelöst und verschlechtert werden durch folgende Medikamente: Betablocker, ACE-Hemmer, Lithium-Salze, Antimalariamittel, Interferone, Tetracycline, Terbinafin, NSAIDs und Folsäure. Als Auslösefaktoren einer Psoriasis werden auch unspezifische Reize, wie Verletzungen, Reibung, Operationen, Sonnenbrände oder ähnliches beobachtet, das sog. Koebner-Phänomen. Auch Übergewicht, Alkoholmissbrauch sowie Stress können eine Psoriasis verschlechtern.
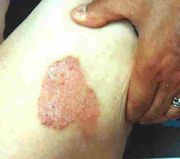
Typisch für die Psoriasis sind die monomorphen und rötlichen, meist rundlichen, scharf begrenzten und leicht erhabenen Herde an Kopfhaut, Ellenbogen, Knie sowie umbilikal (um den Nabel) und perianal), die von einer grob-lamellösen, weissen Schuppung bedeckt sind. Gründe für die Schuppung sind die erhöhte DNS-Synthese und die gesteigerte mitotische Aktivität der Basalzellen der Epidermis, so dass sich die Zellen schneller als gewöhnlich teilen (alle 1,5 Tage) und so bereits nach drei bis vier Tagen grosse Mengen unvollständig verhornter Schuppen abgeschilfert werden. Die Verhornung verläuft entweder parakeratotisch unter Verlust des stratum granulosum oder hyperkeratotisch. Ebenfalls typisch für die Psoriasis ist die Einwanderung neutrophiler Granulozyten, was zu sterilen, also keimfreien Mikroabszessen im subkornealen Raum führt.
Unter den leicht entfernbaren Schuppen findet sich ein kräftiges Erythem (Entzündung), was die typischen Psoriasisphänomene erklärt. Die oberflächliche Schuppung weist eine talgartige, silbrige Konsistenz auf, die an Kerzenwachs erinnert (Kerzenwachsphänomen). Beim Ablösen dieser Schuppen lösen sich auch tiefere Zelllagen (Phänomen des letzten Häutchens), so dass es nach der vollständigen Lösung der schützenden Schichten zu einer punktförmigen Blutung kommt (Phänomen des blutigen Taus, Auspitz-Phänomen).
Das Koebner-Phänomen ist aber auch der Anhaltspunkt für eine andere Erklärung, nach der die Schuppenflechte von den Keratinozyten ausgeht. Bei einer Verletzung wird ein Transkriptionsfaktor namens STAT3 aktiviert, der unter anderem bei der Wundheilung eine Rolle spielt, wodurch eine Hyperkeratose durch Vermehrung der Keratinozyten, gefolgt von einer Aktivierung der kutanen T-Zellen ausgelöst wird. Durch fortlaufende Aktivierung des STAT3 wird eine Wundheilung, also insbesondere Entzündung und Bildung von Epidermisschichten, ungebremst fortgesetzt. Diese Theorie wurde im Dezember 2004 vom Krebsforscher John DiGiovanni am M. D. Anderson Cancer Center, Universität von Texas, in der Zeitschrift Nature Medicine (2004; 10.1038/nm1162) publiziert [3].
Formen der Psoriasis
Psoriasis vulgaris
Typ I (60–70 % der Fälle) Manifestiert sich vor dem vierzigsten Lebensjahr, weist eine familiäre Häufigkeit auf und ist in ihrem Verlauf als schwerwiegender einzuordnen als Typ II. Zu 95% ist diese Form mit dem Histokompatibilitätsantigen HLA-Cw 6 und HLA-Dr 7 sowie mit HLA-B 17 und HLA-B 57 gekoppelt. Alle Gene liegen auf dem kurzen Arm von Chromosom 6.
Typische Erstmanifestation der Psoriasis vulgaris ist die Psoriasis guttata, die häufig nach Kontakt mit Triggerfaktoren wie Medikamenten (β-Blocker, Lithium, Antimalariamittel etc.) oder einer Streptokokkeninfektion auftritt. Sie kann jedoch wieder abklingen oder in eine Vulgaris übergehen. Lokalisationsstellen der Psoriasis vulgaris sind die Kopfhaut (psoriasis capilitii), die intertriginösen Räume, die Beugenflächen (psoriasis inversa), die Handinnenflächen und Fusssohlen (psoriasis palmarum et plantarum) die genitale, sowie die anale Lokalisation, bei der eine Rhagade in der Analkerbe als typisches Zeichen gilt.
Eine Besonderheit stellt die Nagelpsoriasis dar, die isoliert an den Nägeln auftreten kann, und sich durch Erscheinungen wie Nagelmatrixpsoriasis (Tüpfel- oder Grübchennägel), Nagelbettpsoriasis (distale Onycholyse) und subunguale Onychodystrophie manifestiert.
Die familiäre Häufung, also die genetische Verursachung ist noch nicht geklärt, da bis heute nicht bekannt ist, ob die Psoriasis dominant oder rezessiv vererbt wird.
Typ II (30–40 % der Fälle) Spätmanifestation häufig erst nach dem vierzigsten Lebensjahr. Sie geht meist mit Nagelpsoriasis oder Gelenkbeschwerden (Psoriasisartrithis) einher. Die HLA-Koppelung ist nur gering, und es gibt keine familiäre Häufung. Es handelt sich meist um leichtere Verläufe.
Psoriasis arthropathica
(5–7% der Fälle) Gelenke sind befallen und meist auch die Haut. Es liegt eine erhöhte Koppelung mit HLA-B27 vor. Siehe auch Psoriasis-Arthritis.
Psoriasis pustulosa generalisata
Typ Zumbusch. (0,5–2,5 % der Fälle) Hautbefall mit Pustelbildung und einer erhöhten Koppelung mit HLA-B27, vor allem ab dem 50. Lebensjahr zu beobachten, selten früher.
Die Ursachen für diese meist generalisiert auftretende Psoriasis-Form sind noch weitestgehend ungeklärt. Man geht davon aus, dass ungewöhnlich grosse Mengen des neutrophilen-chemotaktischen Interleukin-8 einströmen, wodurch sich die massenhafte Einwanderung neutrophiler Granulozyten in das Stratum corneum erklären liesse. Das Einströmen führt zu sterilen Pusteln. Eine wesentliche Bedeutung kommt neben dem IL-8 dem Tumornekrosefaktor-α (TNF) zu, der zu kutanen Entzündungsreaktionen und der systemischen Symptomatik führt.
Der klinische Verlauf kennzeichnet sich durch einen akuten Fieberschub. Innerhalb weniger Stunden entwickeln sich zunächst an den Berührstellen der Haut (z. B. unter der Brust) und später generalisiert flächige Erytheme mit Pusteln, die in schweren Fällen konfluieren können.
Innerhalb von 24 Stunden steigt die Zahl der Leukozyten, der Calciumgehalt sinkt, ebenso der Gehalt an Albumin im Blutplasma. Im weiteren Verlauf kommt es immer wieder zu neuen Fieberschüben und generalisierten Pusteln.
Psoriasis pustulosa palmaris et plantaris
Typ Barber. Bei gutem Allgemeinbefinden befinden sich die Pusteln nur an Händen und Füssen.
Akrodermatitis continua suppurativa
Typ Hallopeau; siehe auch Morbus Hallopeau. Die Pustelbildung befindet sich an den Akren (das sind: Finger, Zehen, Hände, Füsse, Nase, Kinn, Augenbrauen- und Jochbögen), besonders an den Fingern. Nagel- und Haarverlust sind möglich.
Therapiemöglichkeiten:
Psoriasis pustulosa generalisata
Als wirksam hat sich die Behandlung mit Immunmodulatoren, meist in Kombination mit PUVA oder Bade-PUVA erwiesen. Ebenfalls gute Erfolge zeigten sich bei der Hemmung des Tumornekrosefaktors durch spezielle monoklonale Antikörper. Diese spezielle Form der Psoriasis verläuft ohne Therapie oft tödlich.
Symptome und Beschwerden
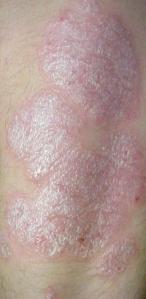

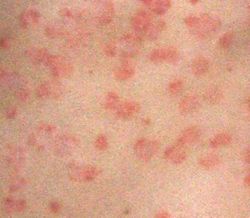
Die Oberhaut (Epidermis) eines gesunden Menschen erneuert sich naturgemäss innerhalb von 26 bis 27 Tagen. In dieser Zeit werden neue Hautzellen gebildet und die überschüssigen Hautzellen vom Körper nahezu unsichtbar abgestossen. Bei der Schuppenflechte ist dieser Prozess jedoch deutlich beschleunigt und die Hautschicht erneuert sich an einigen Stellen innerhalb von nur 6 bis 7 Tagen. Die überschüssigen Hautzellen sterben dabei wie bei einer "normalen Hauterneuerung" ab, bilden aufgrund der beschleunigten Erneuerung an diesen Stellen aber glänzende, silbrige Schuppen, die auf einer darunter liegenden stark durchbluteten und daher roten Haut liegen. Dies ist die unterste Zellschicht der Oberhaut, die Grenze zur Lederhaut (Dermis).
Kann dieses dünne Häutchen abgelöst werden, gilt dies fast immer als sicheres Zeichen von Schuppenflechte. Die am häufigsten betroffenen Körperregionen sind die Ellbogen, die Kniescheiben und die Kopfhaut unter den Haaren, aber auch Steissbein, Fingerknöchel und die Partien unter den Ohrläppchen. Allgemein werden vor allem Hautpartien befallen, die oft gedehnt werden (wie die genannten Gelenke, aber auch z. B. die Waden) oder sonst mechanisch gestresst werden (z. B. unter dem Gürtel). Gelegentlich tragen die Hautschuppen auch einen deutlich sichtbaren roten Punkt in der Mitte, das Tüpfel. Identifizierbar sind diese Hauterscheinungen auch meistens an einer scharf abgegrenzten roten Punkt- oder Fleckenbildung mit gleichzeitiger Schuppung auf den betroffenen Hautpartien.
Auch Beeinträchtigungen an den Finger- und Zehennägeln können auftreten, erkennbar insbesondere an den sogenannten Ölnägeln (gelblich verfärbt) oder Tüpfelnägeln (Grübchenbildung).
Der Schweregrad der Erkrankung wird u. a. mittels des PASI-Score ermittelt. Der PASI-Score ist vor allem Index für die Bewertung der Therapie-Ergebnisse.
Folgen und Komplikationen
Die befallenen Stellen jucken in vielen Fällen, jedoch nicht immer. Der Juckreiz kann sehr störend sein, die stark schuppenden Hautstellen belasten kosmetisch sehr stark. Bei 5–20 % der Patienten kann es zu einer Erkrankung der Gelenke kommen (Psoriasis-Arthritis), was sehr schmerzhaft ist. Die krankhaften Veränderungen an den Finger- und den Zehennägeln können den Alltag stark beeinträchtigen.
Gelegentlich kommt es bei Psoriasis vor allem an Feuchtstellen wie Analfalte und Leisten zu Superinfektionen mit einem Hefepilz oder Bakterien, was die Erkrankung verschlimmert.
Die psychischen Belastungen Psoriasiskranker werden allgemein stark unterschätzt; nach neueren Studien liegen sie aber in der Grössenordnung von Herzinfarkt-Patienten. So liegt u. a. die Rate an Alkoholmissbrauch deutlich über der der Allgemeinbevölkerung.
Verlauf
Oft entwickelt sich die Schuppenflechte bereits zum ersten Mal während der Pubertät, der häufigste Krankheitsausbruch wird jedoch zwischen dem 20. und 30. Lebensjahr beobachtet und wird dann als Typ I bezeichnet. In einzelnen Fällen tritt die Psoriasis aber auch bereits im Kindesalter auf und stellt dann eine zusätzliche und meist unterschätzte psychische Belastung für das Kind dar. Bei älteren Patienten tritt sie oft ab dem 40. Lebensjahr zum ersten Mal auf und wird dann als Typ II bezeichnet. Bei jedem Patienten verläuft die Krankheit anders. So heilt sie bei einigen Patienten scheinbar aus und tritt nur einmal im Leben auf (bei rund 25 % der Patienten), andere Patienten wechseln dafür zwischen Phasen mit stark betroffener Haut und Phasen ohne erkennbare Schuppenbildung. Vor allem in der Herbst- und Winterzeit kommt es aufgrund der zusätzlichen Hautbelastungen durch trockene Heizungsluft und nasskalten Klimabedingungen vermehrt zu Krankheitsschüben.
Behandlung
Die bisherigen Behandlungsmethoden versprechen nur eine Linderung, aber keineswegs eine Heilung. Selbst in den erscheinungsfreien Zeiten ist eine kontinuierliche und intensive Pflege der Haut mit rückfettenden Produkten (Cremeseifen, Bade-, Duschöle) notwendig, wobei im Sommer bevorzugt feuchtigkeitsspendende Produkte zum Einsatz kommen. Da es sich um eine chronische Entzündung handelt, sind Mittel mit entzündungshemmender Tendenz von Vorteil, manchmal helfen schon simple Feuchtigkeitscremes oder -lotionen mit z. B. Aloe Vera oder Kamille. Da häufig auf Duftstoffe eine negative Reaktion erfolgt, ist bei der Suche nach den richtigen Produkten Geduld und persönliche Erfahrung gefordert. Prinzipiell lässt sich jedoch sagen, dass es aufgrund der bisherigen Forschungsergebnisse kein universell anwendbares Heilmittel gibt. Die Schwere und Hartnäckigkeit der Psoriasis ist bei jedem Menschen sehr unterschiedlich ausgeprägt, manche Betroffene reagieren sehr gut auf bestimmte Pflege- oder Arzneimittel, andere wiederum können ihr Krankheitsbild bereits durch eine Ernährungsumstellung oder durch eine aktive Stressbewältigung deutlich beeinflussen.
Bei den meisten Behandlungsmethoden muss sich der Patient auf längere Dauer von Wochen oder gar Monaten einstellen, die Krankheit selbst hat man nach heutigem Stand lebenslang.
Äusserliche Anwendungen
Für die äusserlichen Anwendungen (topische Therapie) werden heute folgende Therapieformen verwendet:
- Harnstoff (Urea pura) – wird für die Pflege und Behandlung in Form von Beigaben in Öl, Creme und Salben verwendet.
- Salicylsäure – im wesentlichen zum Ablösen der Schuppen verwendet. Da dieser Stoff aber auch entzündungshemmend ist, kann er in relativ milder Wirkung auch direkt zur Behandlung eingesetzt werden.
- Steinkohlenteer – Wird seit langer Zeit zur Behandlung chronischer Hautkrankheiten verwendet. Bremst die Zellteilung und lindert den Juckreiz. Allerdings gelten die hierbei verwendeten Teer-Stoffe inzwischen als krebsfördernd, weswegen sie nur noch sehr eingeschränkt angewendet werden bzw. bekannte Produkte bereits vom Markt genommen wurden.
- Dithranol (auch als Cignolin bekannt) – bremst die Zellteilung und hat eine gute Wirksamkeit, diese Methode ist in der Behandlung jedoch extrem aufwändig. Ältere Präparate hatten auch noch andere Nachteile, wie die Braunfärbung auch der umgebenden gesunden Haut, aber auch von Gegenständen, die mit dem Präparat in Berührung gekommen sind, wie Kleidung, Bettwäsche und Waschbecken. Es sind heute moderne Zubereitungen im Handel, durch die sich die oben beschriebenen Nebenwirkungen deutlich reduzieren lassen. So durch die Minutentherapie, bei der Dithranol nur noch wenige Minuten auf die erkrankten Stellen aufgetragen und anschliessend abgewaschen wird.
- Cortison – ein synthetischer Wirkstoff, der dem menschlichen Hormon der Nebennierenrinde nachempfunden ist. Er reduziert schnell die entzündlichen Erscheinungen. Wegen der Nebenwirkungen sollte man Cortison jedoch nur kurzzeitig und nur auf kleinen Hautpartien einsetzen. Es eignet sich nicht zur Behandlung grossflächiger Hautareale. Am besten geeignet sind Cortison-Salben noch für die Kopfhaut. Ein Effekt, der von diesen Präparaten oft verursacht wird, ist der der Hautatrophie (Verdünnung der Haut). Die Venen schimmern dann durch die Haut durch.
- Vitamin-D-Derivate – sind synthetische Stoffe, die einem Hormon nachempfunden sind, welches eine wesentliche Rolle bei der Steuerung der immunologischen und regenerativen Vorgängen der Haut spielt. Sie verringern die Teilungsaktivität der Hautzellen. Das verwendete Calcipotriol oder auch Tacalcitol sind solche Vitamin-D-Derivate, welche die Risiken des Vitamin D (Hyperkalzämie) um ein Vielfaches reduziert.
Auch diese Medikamente können bei Überdosierung gefährliche Nebenwirkungen haben, im allgemeinen sind sie aber gut verträglich. Eine häufige Behandlungmethode besteht in der Kombination mit UV-Lichttherapie. - Wirkstoffe der Rinde der Gewöhnlichen Mahonie, lat. (Mahonia aquifolium) – wirksam vermutlich durch Bindung der dort enthaltenen Berberin-Alkaloide an die Erbsubstanz DNA (DNA-Addukte).
Innerliche Anwendungen
Die innerlichen Anwendungen (systemische Therapie) sind heute vorwiegend den mittelschweren bis schweren Fällen und bei Psoriasis Arthritis vorbehalten.
- Methotrexat (MTX) – Dieser Arzneistoff stammt aus der Krebstherapie, hemmt das Wachstum der Zellen und unterdrückt das Immunsystem. Die Einnahme muss wegen der Nebenwirkungen ärztlich kontrolliert werden.
- Vitamin-A-Abkömmlinge – Diese Abkömmlinge, die Retinoide wie zum Beispiel Acitretin, werden gerne mit Bestrahlungen kombiniert. Diese wirken ebenfalls auf die Hautzellen ein. Wichtig ist, dass diese Stoffe bei Frauen bis zu zwei Jahre nach der Behandlung zu einer Missbildung des Kindes in der Schwangerschaft führen können. Weiterhin sind diese Stoffe für ihre ausgeprägten Nebenwirkungen bekannt.
- Cortison – Die hier verwendeten Tabletten, Salben oder Spritzen sind eigentlich nur eine reine Notfallmedizin, da hierbei auch ein Rückschlag (ein sog. Rebound-Phänomen) und weitere gravierende Nebenwirkungen auftreten können. Trotzdem gilt die Behandlung mit cortisonhaltigen Präparaten als kostengünstiger Standard, insbesondere als „erstbeste Massnahme“ bei der initialen Psoriasis-Behandlung.
- Immunsuppressive Substanzen wie Cyclosporin A – Diese Substanzen kommen aus der Transplantationsmedizin und unterdrücken das Immunsystem. Diese Stoffe bilden heute einen Forschungsschwerpunkt, weil Forschungsergebnisse darauf hinweisen, dass die Psoriasis eine Autoimmunerkrankung ist.
- Fumarsäureester – Derzeit ist ein Medikament namens Fumaderm erhältlich, welches eine Mischung aus unterschiedlichen Fumarsäureestern (Fumarsäuremonomethylester und Fumarsäuremonoethylester) ist und auf Grund von Studien allgemein als gut wirksam anerkannt wird. Obwohl Fumarsäure auch im menschlichen Stoffwechsel (Citratzyklus) vorkommt, ist es in der verwendeten Dosierung nicht nebenwirkungsfrei (v. a.: Diarrhoen, kolikartige Bauchschmerzen und Hitzewallungen). Behandlungen mit diesem Medikament werden hauptsächlich bei schwerem Befall vorgenommen. Die Erfolgsrate liegt bei etwa 50 %, diejenigen Patienten, die es aufgrund der Nebenwirkungen vertragen, berichten über durchaus gute Ergebnisse, die restlichen mussten es aber aufgrund der o. a. Nebenwirkungen oder aufgrund einer massiven Verschlechterung der Blutwerte (hier insbesondere der Leber- und Nierenwerte) wieder absetzen. Trotzdem gilt dieses Medikament derzeit als eines der bevorzugten medikamentösen Therapieformen.
- Biologicals – Hier unterscheidet man zwei Typen: die T-Zell-inhibierenden Wirkstoffe Efalizumab und die TNF-α-Antagonisten (Adalimumab, Infliximab, Etanercept). Es handelt sich dabei um biotechnologisch hergestellte Substanzen, die entweder zur Gruppe der monoklonalen Antikörper (Efalizumab, Adalimumab, Infliximab) oder der Gruppe der Fusionsproteine (Etanercept) angehören. Diese Substanzen stellen eine neue, derzeit noch sehr teure Therapieoption dar (Kosten: 15000 bis zu mehr als 20000 € pro Patient und Jahr). Sie sind zugelassen für die erwachsenen Patienten mit mittelschwerer bis schwerer Psoriasis vom Plaquetyp. Allerdings muss der behandelnde Arzt vor einem Einsatz abwägen, ob der Patient eventuell für eine der klassischen systemischen Therapien (Methotrexat, Ciclosporin A, Fumarsäureester) oder für eine Lichttherapie infrage kommt. Nur wenn diese Therapieoptionen nicht wirken, nicht vertragen wurden oder Gegenanzeigen gegen sie vorliegen, darf er die Biologicals einsetzen. Sind diese Voraussetzungen gegeben, wird die Therapie von der Krankenkasse übernommen.
Bei stark gelenkbefallender Psoriasis können die TNF-α-Antagonisten ein Fortschreiten der Gelenkschäden verhindern. Diese neue Therapie mit den TNF-α-Antagonisten zeigt eine gute Wirkung, jedoch wird eine erhöhte Wahrscheinlichkeit, an einem Lymphom zu erkranken, diskutiert.
Bade- und Lichttherapie
Eine Lichttherapie kann in der Praxis des Hautarztes oder, wenn man sich die entsprechenden Geräte angeschafft hat, zu Hause durchgeführt werden. Sonnenlicht bewirkt ebenfalls eine Linderung, die Bestrahlung mit künstlichem Licht bestimmter Wellenlänge ist jedoch vorteilhafter.
- Schmalspektrum-UVB-Therapie – bekannt nach den Bestrahlungsgeräten mit 311 Nanometern Wellenlänge des Lichtes. Die Psoriasis reagiert am empfindlichsten im Bereich zwischen 310 und 313 nm, daher ist die 311 nm Bestrahlung heute das Mittel der Wahl für Ganz- und Teilkörperbestrahlungen. Durch die geringere Erythemwirkung ist die Verträglichkeit besser als bei Breitband-UVB- und SUP-Strahlern. Diese Therapie wird oft kombiniert mit topischen Behandlungen, zur weiteren Steigerung der Wirksamkeit.
- Selektive Ultraviolett-Phototherapie (SUP) – ist eine Kombination von UVA und UVB. Sie wirkt rasch und intensiv, muss aber optimal an die Hautverhältnisse der Personen angepasst werden, um Sonnenbrände zu vermeiden. Dies gilt allerdings für alle Bestrahlungstherapien.
- PUVA-Therapie (Psoralen + UVA) – Diese Methode gibt es in drei Formen zur äusserlichen (als Creme oder Bad) und innerlichen (mittels Tabletten) Anwendung. Die Wirkstoffe sind Psoralene (z.B. Methoxsalen), die in Präparaten wie Psoralen oder Meladinine enthalten sind. Diese steigern die Lichtempfindlichkeit der Haut und erhöhen so die Wirksamkeit der UVA-Strahlen. Durch die PUVA-Therapie kommt es vermutlich zu einer Photoinaktivierung der hyperreaktiven T-Zellen, da Psoralen, ein Furokumarin, molekulare Bindungsreaktionen an Nukleinsäuren und Proteinstrukturen eingeht.
- Lasertherapie – Der Excimer-Laser stellt eine der neuesten Entwicklungen in der Lichttherapie dar. Es handelt sich dabei um einen Xenon-Chlorid-Gas-Laser. Er erzeugt monochromatisches Licht der Wellenlänge 308 nm. Der Laser arbeitet im UV-Schmalband-Spektrum. Anders als beim aufgefächerten Lichtkegel von Lichtkabinen erzeugt der Laser einen gebündelten Strahl. Mit dem kleinen optischen Fenster des Laser-Kopfes ist es möglich, innerhalb kurzer Zeit eine therapeutisch hohe Strahlendosis gezielt auf erkrankte Hautgebiete anzuwenden, ohne die umliegende gesunde Haut der Strahlung auszusetzen. Der Laser bietet sich besonders zur Behandlung von kleinen, hartnäckigen Entzündungsherden auf der Haut an. Der Laser hat sich bei der Behandlung von verschiedenen Erkrankungen bewährt, die auf eine UV-Therapie ansprechen. Zum Einsatz kommt er vor allen bei der Psoriasis und der Vitiligo. Die benötigte Therapiezeit ist durch die hohe Bestrahlungsstärke des Lasers gegenüber konventionellen Lichtkabinen deutlich geringer. Schwer erreichbare Regionen der Haut, etwa Hautfalten oder Gelenkbeugen, können einfacher erreicht werden als bei einer Therapie in Lichtkabinen. Je nach Empfindlichkeit des erkrankten Haut-Areals kann die therapeutisch notwendige Dosis gezielt angepasst werden. Laserlicht ist die derzeit wirksamste physikalische Therapie zur Behandlung der Psoriasis.
- Balneophototherapie – hauptsächlich als Sole-Photo-Therapie bekannt. Diese Methode soll die Bedingungen am Toten Meer simulieren. Zwischen 60 und 90% der Patienten sprechen auf diese Behandlungsart gut bis sehr gut an. Hierbei badet der Patient zunächst etwa 20–30 Minuten in einer stark solehaltigen Lösung, um im Anschluss – möglichst mit noch nasser Haut – kurzzeitig. d. h. im Bereich von wenigen Minuten mit einer intensiven UVB-Lichtquelle bestrahlt zu werden.
- Die gesetzliche Krankenversicherung in Deutschland hat diese Art der Behandlung seit der Gesundheitsreform im Jahre 2001 bis zum 30.06.2008 nur in Form von stationären oder teilstationären Anwendungen in Kliniken übernommen. Vom 01.07.2008 an wird nun im Falle einer mittelschweren bis schweren Schuppenflechte auch die ambulante Behandlung beim niedergelassenen Arzt wieder übernommen.
- Diese vorübergehende Nichtübernahme der ambulanten Behandlung – aufgrund der angeblich nicht hinreichend nachgewiesenen Wirksamkeit einer rein ambulanten Anwendung – hat der zuständige Bundesausschusses der Ärzte und Krankenkassen jetzt revidiert. Der Ausschluss war selbst unter Dermatologen sehr umstritten, zumal die Behandlungsweise in ambulanter Form sich nicht von der stationären unterscheidet.
- Eine Badetherapie mit schwefelhaltigem Natur-Fango und Vulkanwasser wie sie in den argentinischen Anden im Thermalbad Copahue angeboten wird, setzt nach wenigen Anwendungen einen Heilungsprozess der von der Psoriasis befallenen Körperregionen in Gang und lässt nach etwa 14-tägiger Kur ein Leben ohne aufwendige Medikation zu. Das Thermalbad Copahue ist in ganz Südamerika für seine heilenden Quellen speziell unter Psoriatikern bekannt. Heilbar ist die Psoriasis hier auch nicht, aber der weitere Verlauf findet in extrem gemilderter Form statt.
- Positive Erfahrungen gibt es auch mit Badetherapien in der Blauen Lagune in Island.
- Fischtherapie mit rötlichen Saugbarben (auch Kangalfische oder Knabberfische genannt): Die Patienten baden drei Wochen lang etwa zwei Stunden täglich mit ca. 200 Saugbarben in speziellen Therapiewannen. Die Fische (Kangalfische) entfernen dabei die Hautschuppen der betroffenen Patienten schnell und nebenwirkungsfrei. Anschliessend erhalten die Patienten eine kurze UV-Bestrahlung im Solarium sowie Hautpflegecremes. Ein bekannter Ort dafür ist die “Kangal Thermalquelle” in der nähe des türkischen Dorfes Kavak. Schuppenflechtepatienten berichten auf der kommerziellen Homepage der Einrichtung über eine deutliche Befundbesserung. Über die Behandlung in dieser heissen Quelle wurde bisher in zwei kleinen klinischen Studien mit positiven Ergebnissen berichtet, die Aussagekraft dieser Studien ist jedoch aufgrund des retospektiven Designs und dem Fehlen von Kontrollgruppen eingeschränkt. Seit 2000 sind die Fische auch bei Züchtern in Deutschland für diese Therapie erhältlich.[4] [5]
Elektrotherapie
Die Elektrotherapie mit schwach dosiertem Interferenzstrom zur Behandlung wurde am Forschungszentrum Karlsruhe weiterentwickelt, wo man in einer kleineren Studie Behandlungserfolge nachweisen konnte. [6] [7] Die Behandlung sei nebenwirkungsfrei, ohne Unannehmlichkeiten für den Patienten und problemlos durchzuführen. Zur Behandlung müssen die psoriatischen Areale mit Elektroden abgedeckt werden. Hände, Füsse oder Ellbogen können auch in Wannen behandelt werden, die mit Leitungswasser gefüllt sind. Die Behandlungen müssen regelmässig 2-mal täglich 5 Minuten lang durchgeführt werden, bis der Befall abgeheilt oder deutlich gebessert ist. Je nach dessen Schwere dauert dies bis zu 12 Wochen. Da die Behandlungen regelmässig erfolgen müssen, werden sie in der Regel vom Patienten selbst durchgeführt. Die Behandlung erfordert spezielle Therapiegeräte, die gekauft oder geliehen werden können. Zur Zeit laufen mehrere Studien. [8] Bei der Psoriasis-Arhritis sind zwar analgetische Effekte beschrieben, ein Einfluss auf den Krankheitsverlauf ist jedoch nicht beobachtet worden. [9] Kontraindikationen: Herzschrittmacher.
Anmerkung: Hier fehlen Angaben zur aktuellen Studienlage bzw. Stellungnahmen der Fachgesellschaften zur Wirksamkeit. Weiterhin fehlen Angaben zur Kostenübernahme durch die Krankenkassen.
Alternativmedizinische Behandlungsverfahren
Alternativmedizinische Behandlungsverfahren, d.h. Therapien ohne über Placeboeffekt hinausgehende wissenschaftlich gesicherte Wirksamkeit, erfreuen sich bei der Psoriasis grosser Beliebtheit. [10] [11] Wie bei allen Erkrankungen mit phasenhaftem Verlauf und spontanen Besserungen besteht das grundsätzliche Problem darin, dass berichtete Heilerfolge nicht kausal auf die Therapie zurückgeführt werden können, da nicht zwischen Placebowirkung und spezifischer Wirkung des Heilverfahrens unterschieden wird. Über diese Zusammenhänge können nur kontrollierte klinische Studien Auskunft geben.
- Akupunktur: Es wurde verschiedentlich von Erfolgen der Akupunkturbehandlung bei der Psoriasis und anderen Hauterkrankungen berichtet.[12] Für eine über einen Placebooeffekt hinausgehende Wirksamkeit liegen derzeit allerdings noch keine belastbaren Belege vor. [12] [13] [14] [15] Umgekehrt können Hautreize z.B. durch Akupunkturnadeln aufgrund des Köbner-Phänomens (isomorpher Reizeffekt) lokal zu Psoriasis-Plaques führen. [16]
- Klassische Homöopathie: Auch bei der Homöopathie wird von den Anwendern immer wieder über Erfolge berichtet. Für eine über den Placeboeffekt hinausgehende Wirksamkeit der Homöopathie bei Psoriasis liegen allerdings bisher keine belastbaren Belege vor. [17] [18]
Ernährung
In einigen Fällen besteht ein Zusammenhang zwischen Psoriasis und Zöliakie. Der Verzicht auf Lebensmittel mit dem Klebereiweiss Gluten kann eine Linderung der Psoriasis ermöglichen. In einer Studie wurden 1993 bei 16 % der Psoriasispatienten mehr Antikörper gegen Gliadin, die Proteine im Gluten, im Blut gefunden als üblich. Die Anzahl der Antikörper kann durch eine einfache Blutuntersuchung bei jedem Hausarzt ermittelt werden (siehe Weblinks).
Psychologische Faktoren
Da sich die Psoriasis in vielen Fällen durch negative psychische Einflüsse verschlechtert, können Behandlungen, die Stress verhindern und/oder die Einstellung zur Krankheit verändern, positive Wirkungen auf die Psoriasis haben. Selbsthilfegruppen für Menschen mit Psoriasis helfen nicht nur, eine geeignete Behandlungsmethode für die eigene Schuppenflechte zu finden, sie geben dem Betroffenen auch die Gewissheit, mit der Krankheit nicht alleine auf der Welt zu sein. Insgesamt ist Akzeptanz ein wichtiger Faktor im Umgang mit der Psoriasis.
Auf solche psychologischen Faktoren können eventuell auch die oft berichteten Erfolge mit Aussenseitermethoden zurückgeführt werden. Patienten, die für solche naturwissenschaftlich nicht anerkannten Methoden empfänglich sind, können durch Unterstützung ihrer Psyche indirekt auch profitieren.
Kritische Einordnung der Behandlungsmethoden
Wie oben schon ausgeführt wurde, sind die tieferen Ursachen der Schuppenflechte immer noch unbekannt, daher kann es auch noch keine Behandlung geben, die an diesen Wurzeln angreift. Alle Behandlungen folgen entweder gesammelten Erfahrungswerten oder setzen an einzelnen Symptomen an.
Eine langjährig gesicherte Erfahrung (manche verweisen sogar auf das alte Ägypten) ist die Wirkung von UV-Licht (oder einfach praller Sonne). Die speziellen Umstände am Toten Meer mit seiner salzhaltigen Atmosphäre und dickeren Atmosphäre (weil das Tote Meer tief unter dem Meeresspiegel liegt) sollen dafür sorgen, dass die Krebsgefahr vermindert und die spezifische Wirkung auf die Schuppenflechte erhöht wird, dies aber ohne fundierte wissenschaftliche Grundlage.
Da eine Reise ans Tote Meer relativ teuer ist, versucht man, die Bedingungen durch Salzbäder und speziell zusammengesetztes UV-Licht hierzulande zu reproduzieren (Balneophototherapie), was anscheinend gewisse Erfolge zeitigt. Wenn man diesen Ansatz aber zu primitiv verfolgt, z. B. lediglich eine Hautsalbe anbietet, die mit echtem Totes-Meer-Salz versetzt sein soll, kann das bei manchen Patienten sogar zu einer Explosion der Schuppenflechte führen, denn Salz allein trocknet die Haut aus, was sie normalerweise sogar anfälliger für die Krankheit macht.
- Allgemein betrachtet kann man die UV-Therapie, ihre diversen Varianten und diverse sonstige Behandlungsmethoden mit aggressiven Chemikalien in die Kategorie einordnen Haut zerstören und dann in gesunder Form regenerieren lassen. Es ist nämlich eine weitere Erfahrung, dass Schuppenflechteherde gegen solche Behandlungen generell empfindlicher sind als gesunde Haut. Wenn man die Haut also z. B. durch UV-Bestrahlung zerstört, wirkt das auf befallene Stellen schneller/stärker (durch die Entzündung sind befallene Stellen auch dunkler und absorbieren so schon mehr Licht), so dass die gesunde Haut eine grössere Chance erhält, sich bei der Regeneration durchzusetzen. Nur unter speziellen und ständig ärztlich kontrollierten Bedingungen sind solche Methoden vertretbar, da man bei UV-Anwendungen auch immer das Hautkrebsrisiko im Auge behalten muss. Andererseits kann die Empfehlung, öfter mal an die Sonne zu gehen (ohne dies zu übertreiben) auch kaum schaden.
- Andere Behandlungsmethoden greifen an der Eigenschaft von Schuppenflechtenzellen an, sich schneller zu teilen. Zytostatika, also Medikamente gegen erhöhte Zellteilungsraten, setzt man schon lange in der Krebsbehandlung ein, um ein Tumorwachstum zu stoppen. Solche Medikamente wirken nur global und hemmen die Zellteilung auch in Körperbereichen, wo sie normalerweise gebraucht wird. Massive Nebenwirkungen können die Folge sein.
- Ähnlich ist der Ansatz, die T-Lymphozyten zu bremsen, die die chronische Entzündung antreiben. Dafür gibt es Medikamente, die praktisch als Immunsuppressiva wirken. Sie werden üblicherweise nach Organtransplantationen zur Vermeidung von Abstossungsreaktionen eingesetzt. Auch hier sind gravierende Nebenwirkungen bekannt.
- Ein weiterer Ansatz ist, mit Entzündungshemmern gegen die chronische Hautentzündung als solche vorzugehen. Hier gibt es sowohl lokale Anwendungen in Form von Salben, die man gut auf die befallenen Stellen begrenzen kann, als auch global wirkende Medikamente zum Einnehmen. Ausserdem gibt es auf diesem Gebiet eine weite Palette von sehr milden Wirkstoffen (wie Salicylsäure (s. o.) oder Aloe Vera, die dann natürlich auch nicht sehr stark wirken und nur für milde Fälle geeignet sind) bis zu sehr starken Mitteln wie dem Cortison (dessen Nebenwirkungen bei oraler Einnahme bekannt sind, wohingegen eine lokale äusserliche („topische“) Anwendung weit weniger kritisch erscheint). Auch andere Entzündungshemmer können gegen die Schuppenflechte helfen, können aber genauso auch zu starken Nebenwirkungen führen.
- Ein letzter organischer Ansatzpunkt ist die offensichtliche Neigung von zu trockener Haut zur Schuppenflechte, was man durch Feuchtigkeitsmittel angehen kann. Hier bieten sich Lotionen oder Cremes aus der Drogerie an, die man sehr preiswert und risikoarm als Betroffener ausprobieren kann. Wenn diese noch mit milden Entzündungshemmern (s. o.) kombiniert sind, kann das bei leichten Verläufen schon zu deutlichen Verbesserungen führen.
- Da die Forschung zuletzt vermehrt direkte Verbindungen zwischen aktuellem psychischen Zustand und dem Immunsystem findet, sind alle Massnahmen, die die Psyche stärken, von mehr oder weniger direktem Vorteil auch bei der Schuppenflechte, wenn man von ihrer angenommenen Autoimmunnatur ausgeht. Das kann sogar zu Erfolgen durch eher esoterische Methoden führen, wenn der Patient denn für so etwas aufgeschlossen und empfänglich ist. Wenn er sich dadurch (oder durch andere positive Erlebnisse und Erfahrungen) wohler fühlt, kann das schon sein Immunsystem positiv beeinflussen. Es sind hier kaum Nebenwirkungen zu befürchten.
Generell ist anzuraten, sich vom behandelnden Arzt ausführlich über die Risiken der jeweiligen Behandlung aufklären zu lassen. Bei Schuppenflechte muss man schliesslich Behandlungszeiten von vielen Wochen, Monaten und Jahren einplanen, wobei sich eventuelle Nebenwirkungen über so lange Zeiträume auch aus kleinen Anfängen zu kritischen Ausmassen steigern können. Ausserdem sollte der Patient über die Zeit austesten, auf welche Einflüsse seine Schuppenflechte wie anspricht. Eher fetthaltige Salben sind für manche z. B. durchaus hilfreich, während andere bei diesem Aspekt gerade negativ reagieren. Solche Eigenschaften sollten zusammen mit dem behandelnden Arzt ergründet werden und können im weiteren zu immer besser an den jeweiligen Fall angepassten Behandlungen führen. Wichtig für den Patienten ist auch, seine eigene Krankheit zu akzeptieren und nicht diese zu bekämpfen. Eine positive Einstellung zur Krankheit kann sehr hilfreich sein und in manchen Fällen schon eine Verbesserung des Krankheitsbildes hervorrufen.
Einzelnachweise
- ↑ Wuepper KD, Coulter SN, Haberman A.: "Psoriasis vulgaris: a genetic approach." J Invest Dermatol. 1990 Nov;95(5):2S-4S. PMID: 2230199
- ↑ Ingrid Moll: MLP Duale Reihe Dermatologie, 6. Auflage, Thieme 2005
- ↑ [1]
- ↑ Ozcelik S, Polat HH, Akyol M, Yalcin AN, Ozcelik D, Marufihah M. Kangal hot spring with fish and psoriasis treatment. J Dermatol. 2000 Jun;27(6):386-90.
- ↑ Grassberger M, Hoch W. Ichthyotherapy as alternative treatment for patients with psoriasis: a pilot study. Evid Based Complement Alternat Med. 2006 Dec;3(4):483-8.
- ↑ Philipp A et al: Interferential current is effective in palmar psoriaris: an open prospective trial. Eur J Dermatol. 2000 Apr-May;10(3):195-8. PMID 10725817
- ↑ Fakhri O. Use of low voltage electric therapy in the treatment of psoriasis. Arch Dermatol Res. 1990;282(3):203-5. PMID 236914
- ↑ Psoriasis-Netz: Interferenzstrom zur Behandlung der Psoriasis
- ↑ Walker UA et al: Analgesic and disease modifying effects of interferential current in psoriatic arthritis. Rheumatol Int. 2006 Aug;26(10):904-7. Epub 2006 Jan 24. PMID 16432686
- ↑ Ben-Arye E et al: Complementary medicine and psoriasis: linking the patient's outlook with evidence-based medicine. Dermatology. 2003;207(3):302-7. PMID 14571074
- ↑ Jensen P. Use of alternative medicine by patients with atopic dermatitis and psoriasis. Acta Derm Venereol. 1990;70(5):421-4. PMID 1980977
- ↑ a b Chen CJ: Acupuncture, electrostimulation, and reflex therapy in dermatology. Dermatol Ther. 2003;16(2):87-92. PMID 12919109
- ↑ Jerner B et al: A controlled trial of acupuncture in psoriasis: no convincing effect. Acta Derm Venereol. 1997 Mar;77(2):154-6. PMID 9111831
- ↑ Liao SJ et al: Acupuncture treatment for psoriasis: a retrospective case report. Acupunct Electrother Res. 1992 Jul-Sep;17(3):195-208. PMID 1357925
- ↑ Goldschmitt D et al: [Acupuncture treatment in psoriasis]. Med Welt. 1981 Jan 30;32(5):158-9. PMID 7207150
- ↑ Kirschbaum JO: Koebner phenomenon following acupuncture. Arch Dermatol. 1972 Nov;106(5):767. PMID 4635811
- ↑ Smolle J. Homeopathy in dermatology. Dermatol Ther. 2003;16(2):93-7. PMID 12919110
- ↑ Shang A et al.: Are the clinical effects of homoeopathy placebo effects? Comparative study of placebo-controlled trials of homoeopathy and allopathy. Lancet. 2005 Aug 27-Sep 2;366(9487):726-32. PMID 16125589
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

