|
Medikamente: Kortison |
|
|
|
Dieser Artikel wurde aufgrund von inhaltlichen Mängeln auf der Qualitätssicherungsseite der Redaktion Medizin eingetragen. Dies geschieht, um die Qualität der Artikel aus dem Themengebiet Medizin auf ein akzeptables Niveau zu bringen. Dabei werden Artikel gelöscht, die nicht signifikant verbessert werden können. Bitte hilf mit, die inhaltlichen Mängel dieses Artikels zu beseitigen, und beteilige dich bitte an der Diskussion! |
|
| Strukturformel | ||||||
|---|---|---|---|---|---|---|
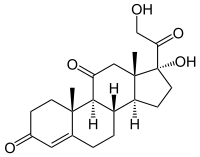 |
||||||
| Allgemeines | ||||||
| Freiname | Cortison | |||||
| Andere Namen |
|
|||||
| Summenformel |
|
|||||
| CAS-Nummer |
|
|||||
| PubChem | 222786 | |||||
| ATC-Code |
H02AB10 |
|||||
| Arzneistoffangaben | ||||||
| Wirkstoffklasse |
Glucocorticoide |
|||||
| Fertigpräparate |
Cortison CIBA® (D) |
|||||
| Eigenschaften | ||||||
| Molare Masse |
|
|||||
| Schmelzpunkt |
|
|||||
| Siedepunkt |
Zersetzung ab 240 °C [2] |
|||||
| Dampfdruck |
5,8·10–13 mmHg [1] |
|||||
| Löslichkeit |
Wasser: 280 mg·L–1 bei 25 °C [1] |
|||||
| Sicherheitshinweise | ||||||
|
||||||
| WGK | 3 (stark wassergefährdend) [3] | |||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen. |
Cortison (von lateinisch cortex, „Rinde“; Schreibweise auch Kortison) ist ein Steroidhormon, das um 1935 als erster Wirkstoff in der Nebennierenrinde des Menschen gefunden wurde. Cortison ist die durch Oxidation inaktivierte Form des Glucocorticoids Cortisol, das im Kohlenhydrathaushalt, dem Fettstoffwechsel und dem Proteinumsatz Bedeutung besitzt. Umgangssprachlich werden Medikamente mit Cortisolwirkung häufig fälschlicherweise als „Cortison“ bezeichnet. Das einzig heute noch eingesetzte Cortisonmedikament enthält den Essigsäureester Cortisonacetat.[2]
Historisches
Cortison wurde in den Jahren 1935–1940 von verschiedenen Arbeitsgruppen isoliert und unterschiedlich bezeichnet: als „compound F“ vom Österreicher Oskar Wintersteiner, als „Substanz Fa“ durch den Schweizer Reichstein und als „compound E“ von der Arbeitsgruppe um den US-Amerikaner Kendall. Die hydrierte Form Cortisol oder Hydrocortison wurde 1937/38 von Reichstein hergestellt. Später stellte sich heraus, dass Cortison ein Oxidationsprodukt des eigentlichen Hormons Cortisol ist. Der Mediziner Philip Hench injizierte im Jahr 1948 erstmals einer Patientin mit schwerem Rheuma Cortison, die daraufhin schmerzfrei war.[4] Zwei Jahre später erhielten Kendall, Reichstein und Hench gemeinsam „für ihre Entdeckungen bei den Hormonen der Nebennierenrinde, ihrer Struktur und ihrer biologischen Wirkungen“ den Nobelpreis für Medizin. 1951 gelang Robert Woodward erstmals die Totalsynthese von Cortison.
Physiologische Wirkung
Cortison selbst besitzt keinerlei Wirkung auf den Organismus, da es weder an den Glucocorticoid-Rezeptor noch an den Mineralocorticoid-Rezeptor bindet. Deshalb ist eine dermale Anwendung nicht sinnvoll. Bei oraler oder intravenöser Aufnahme wird Cortison durch das Enzym β-Hydroxy-Steroid-Dehydrogenase in der Leber in Cortisol umgewandelt, das die eigentliche Wirkung zeigt.[5]
- siehe auch: Cortisol
Therapeutische Anwendung
Zu Therapiezwecken kommt das synthetische Glucocorticoid Cortisonacetat zum Einsatz. Cortisonacetat wird nach oraler Gabe schnell resobiert und zu Cortison hydrolysiert. Cortison wird im menschlichen Organismus zu Cortisol metabolisiert.
Einsatzgebiet
Cortisonacetat wurde in Deutschland für die Therapie der primären Nebennierenrindeninsuffizienz (Morbus Addison) zugelassen. Es kommt in Form von Tabletten ausschliesslich systemisch zur Anwendung.
Pharmakologische Eigenschaften
Cortisonacetat verfügt über glucocorticoide und mineralocorticoide Eigenschaften. Letztere sind ausgeprägter als bei anderen (neueren) synthetischen Steroiden. Die Bioverfügbarkeit bei Aufnahme als Cortisonacetat liegt durchschnittlich bei 37,5 bis 40,5 %, wobei sehr grosse individuelle Unterschiede festgestellt wurden.[6] Die Wirkungsdauer beträgt etwa 8 bis 12 Stunden, womit Cortison(acetat) ein kurzwirksames Glucocorticoid ist. Die Halbwertszeit im Blutplasma liegt bei etwa einer Stunde.[5]
Nebenwirkungen
Andauernde systemische Anwendung von Cortison
- Muskel und Knochen:
- Muskelschwäche oder Muskelschwund (Muskelatrophie)
- Osteoporose und aseptische Knochennekrosen (Kopf des Oberarm- und Oberschenkelknochens)
- Haut:
- Dehnungsstreifen (Striae rubrae)
- verzögerte Wundheilung
- Steroidakne
- punktförmige Hautblutungen (Petechien), Bluterguss
- Augen:
- Steigerung des Augeninnendrucks (Glaukom)
- Linsentrübung (Grauer Star)
- Stoffwechsel:
- erhöhter Blutzuckerspiegel, Zuckerkrankheit Diabetes mellitus (Typ III.E.4)
- Wassereinlagerung im Gewebe, Vollmondgesicht
- vermehrte Kaliumausscheidung
- Wachstumsstörungen bei Kindern
- Störungen der Sexualhormonsekretion (Ausbleiben der Menstruationsblutung, abnormer Haarwuchs, Impotenz)
- „Stiernacken“
- Blut, Immunsystem:
- Blutbildveränderungen (Leukozytose, Lymphopenie, Eosinopenie, Polyglobulie)
- Erhöhung des Infektrisikos, Immunschwäche
Kurzfristige, hochdosierte systemische Anwendung
Es können vor allem neuropsychiatrische Symptome auftreten, wie
- Konvulsionen,
- Schwindel,
- Kopfschmerzen,
- Schlaflosigkeit,
- Euphorie,
- Depressionen,
- Psychosen,
- Manifestation einer latenten Epilepsie.
Einzelnachweise
- ↑ a b c Cortison bei ChemIDplus
- ↑ a b c A. W Frahm, H. H. J. Hager, F. v. Bruchhausen, M. Albinus, H. Hager: Hagers Handbuch der pharmazeutischen Praxis: Folgeband 4: Stoffe A-K., Birkhäuser, 1999, S. 1099, ISBN 9783540526889
- ↑ a b Datenblatt für Cortisone ≥98% – Sigma-Aldrich 9. Juli 2008
- ↑ W. E. Gerabek, B. D. Haage, G. Keil, W. Wegner: Enzyklopädie Medizingeschichte. Walter de Gruyter, 2004, ISBN 9783110157147
- ↑ a b Cortison bei CliniPharm, Universität Zürich, Institut für Veterinärpharmakologie und -toxikologie
- ↑ Heazelwood V.J., Galligan J.P., Cannell G.R., Bochner F. & Mortimer R.H.: Plasma cortisol delivery from oral cortisol and cortisone acetate: relative bioavailability. In: Br. J. Clin. Pharmacol 17(1): 55-59, 1984
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

