|
Krankheiten: Endokarditis |
|
|
|
Dieser Artikel oder Abschnitt bedarf einer Überarbeitung. Näheres ist auf der Diskussionsseite angegeben. Hilf bitte mit, ihn zu verbessern, und entferne anschliessend diese Markierung. |
| Klassifikation nach ICD-10 | |
|---|---|
| I01.1 | Akute rheumatische Endokarditis |
| I09.1 | Rheumatische Krankheiten des Endokards, Herzklappe nicht näher bezeichnet - Chronische rheumatische Endokarditis |
| I33 | Akute und subakute Endokarditis |
| I38 | Endokarditis, Herzklappe nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2006) |
Die Endokarditis ist eine Entzündung der Herzinnenhaut, die die Herzhöhlen und den herznahen Anteil der Arterien und Venen auskleidet und auch die Struktur der Herzklappensegel bildet. Grundsätzlich kann jeder Mensch an einer Endokarditis erkranken und unbehandelt ist der Krankheitsverlauf meist tödlich. In Westeuropa ist die Endokarditis bei herzgesunden Menschen selten geworden und seit der Einführung von Antibiotika auch behandelbar. Eine erhöhte Gefahr, an einer Endokarditis zu erkranken, besteht jedoch bei Menschen mit angeborenen oder erworbenen Herzfehlern (insbesondere nach Herzklappenersatz).
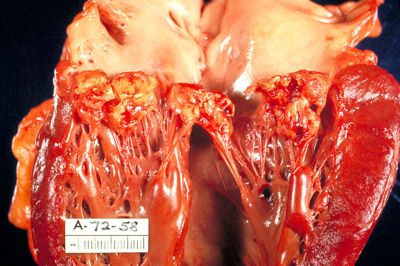
Morphologische Einteilung
- verruköse Endokarditis
- ulceröse Endokarditis
- Endocarditis polyposa/ulceropolyposa
- Endocarditis fibroplastica
Klinische Einteilung
Abakterielle Endokarditis
- Endocarditis verrucosa rheumatica (Komplikation des rheumatischen Fiebers)
- Endocarditis thrombotica: Begleiterkrankung bei Tumorerkrankungen oder auch bei Marasmus (dann Endocarditis marantica genannt)
- Endocardits thrombotica Libman-Sacks (Komplikation des Systemischen Lupus Erythematodes)
- Endocarditis bei Karzinoid
- Endocarditis parietalis fibroplastica Löffler
Bakterielle Endokarditis
- hochakut verlaufende bakterielle Endokarditis (Erreger: Staphylokokkus aureus, Streptokokkus, Enterokokkus)
- subakut verlaufende bakterielle Endokarditis = Endokarditis lenta (Erreger: meist Streptokokkus viridans (S. sanguis, S. bovis, S. mutans, S. mitis))
Die Endokarditis bei angeborenen Herzfehlern
Bei allen Herzfehlern, bei denen der Blutstrom im Herzen nicht „normal“ ist, kann es durch Verwirbelungen des Blutstromes an immer wieder den gleichen Stellen zu kleinsten Verletzungen der Herzinnenhaut kommen. Diese Stellen sind dann anfällig für eine Entzündung wenn (meist) Bakterien ins Blut kommen und von dort aus eine Infektion beginnt, die auf weitere Anteile der Herzinnenhaut und eine oder mehrere Herzklappen übergreift.
Auslösende Keime
Die häufigsten auslösenden Keime einer Endokarditis sind Bakterien (Streptokokken, Staphylokokken, Enterokokken, Bakterien der sog. HACEK-Gruppe u.a.), gelegentlich Pilze. Hinweise auf die Möglichkeit einer viralen Endokarditis gibt es ausserhalb weniger tierexperimenteller Studien nicht. [1]
Infektionsmöglichkeiten
Wunden, Verletzungen innerhalb der Mundhöhle – auch kleine Verletzungen des Zahnfleisches z.B. beim Zähneputzen oder beim Kauen, mangelhafte Mundhygiene mit harten und weichen Belägen und dadurch bedingter massiv erhöhter Keimbesiedlung, fieberhafte Erkrankungen (z. B. Bronchitis, Lungenentzündung, Mandelentzündung und Harnwegsinfekte) können der Grund dafür sein, dass Bakterien ins Blut gelangen und die Basis für eine Endokarditis bilden, die bei herzgesunden Menschen durch das lymphoretikuläre System (Leber, Milz, Lymphknoten, Fresszellen) rechtzeitig verhindert wird. Invasive ärztliche Massnahmen sind mit einem hohen Risiko einer Keimaussaat ins Blut verbunden. Alle zahnärztlichen Massnahmen (z. B. Zahnsteinentfernung, Einsetzen einer Zahnspange, u. ä.), bei denen eine Verletzung des Zahnfleisches möglich ist, sind nachweislich eine hohe Gefahr für die Entstehung einer Endokarditis (im Gegensatz zu normalem Zahnwechsel, da hierbei keine Erreger in das Gewebe verbracht werden). Häufig treten auch Endokarditiden bei i.v.-Drogenabhängigen auf, bei denen dann meist eine hochakute bakterielle Endokarditis zu finden ist.
Prophylaxe
Bei allen planbaren Eingriffen (Zahnarzt, Endoskopie, Operation s. o.) bei Patienten mit erhöhtem Endokarditisrisiko (z. B. mit angeborenem Herzfehler) ist deshalb eine Prophylaxe wichtig. Das bedeutet die Gabe eines hochwirksamen Antibiotikums ca. eine Stunde vor der Behandlung und bei Patienten mit hohem Endokarditisrisiko eine zweite Gabe einige Stunden danach. Diese Zeit der Medikation reicht aus bis der Bakterienspiegel im Blut wieder gefallen ist. Eine gute Mundhygiene ist grundsätzlich unabdingbar und reduziert die Keimzahl ständig und nicht nur zu Zahnartzbesuchen.
Neue Richtlinien zur Prophylaxe einer bakteriellen Endokarditis einschliesslich einer umfassenden Diskussion über deren Entstehungsmöglichkeiten wurden im April 2007 von der American Heart Association (AHA) veröffentlicht. [2]
Behandlung von fieberhaften Erkrankungen
Bei allen Erkrankungen, die durch eine bakterielle Infektion (s. o.) ausgelöst wurden, ist eine strikte Behandlung mit einem hochwirksamen Antibiotikum über ausreichend lange Zeit unbedingt erforderlich um die Entstehung einer Endokarditis zusätzlich oder als Folge der Grunderkrankung zu verhindern. Dazu ist die Abgrenzung zwischen viralem und bakteriellem Infekt durch einen Arzt unbedingt erforderlich. Antibiotika wirken nicht bei viralen Infekten. Deshalb wäre eine Antibiotikagabe bei einem viralen Infekt eine zusätzliche Belastung für den Körper, aber keine Hilfe. Dennoch kann eine Antibiotikagabe bei bestimmten viralen Infekten (Respirationstrakt z.B.) zur Vermeidung einer bakteriellen Sekundärinfektion sinnvoll sein, da die durch die Virusvermehrung stark geschädigten Epithelien (vorw. Schleimhäute) sehr anfällig für weitere dann bakterielle Infektionen sind.
Endokarditis-Risiko
Das Risiko für eine Endokarditis wird heute (2004) ärztlicherseits wie folgt eingeschätzt:
hohes Risiko
- künstliche Herzklappen
- Implantation von künstlichen Gefässverbindungen (auch Transplantate aus menschlichem Gewebe)
- aorto-pulmonale Shunts
- bereits durchgemachte Endokarditis
- zyanotische Herzfehler
mittleres Risiko
- alle angeborenen Herzfehler mit Fehlbildungen grosser Gefässe (ausser s. u.)
- „Mitralklappenprolaps“ mit Undichtigkeit der Klappe
- Operationen unter Verwendung von Fremdmaterial
- hypertrophe obstruktive Kardiomyopathien
geringes Risiko
- ASD II (Vorhofseptumdefekt vom Sekundumtyp)
- Herzschrittmacherträger
- Operationen ohne Verwendung von Fremdmaterial (Nahtverschluss eines ASD, VSD oder Unterbindung eines PDA sechs bis zwölf Monate nach der Operation)
- Mitralklappenprolaps ohne Mitralklappeninsuffizienz (Undichtigkeit der Klappe)
Entsprechend dieser Einteilung bekommen alle Patienten mit angeborenem Herzfehler von ihrem Kardiologen einen Endokarditispass. Es ist wichtig, diesen Pass bei allen oben genannten Situationen vorzulegen und sich strikt an die Empfehlungen zu halten.
Diagnose
- Klinische Zeichen:
- Fieber, ohne sonstige Krankheitszeichen
- Herzgeräusche (neu oder geändert im Klang)
- Abgeschlagenheit, Krankheitsgefühl
- Milzvergrösserung
- Herzinsuffizienzzeichen (Wassereinlagerungen, Lebervergrösserung)
- Labor:
- Entzündungszeichen
- Anämie (Blutarmut)
- Spuren von Blut im Urin
- Zeichen der Nierenfunktionsstörung
- Nachweis von Bakterien in Blutkulturen
- Sonografie:
- evtl. sind Vegetationen (= „Wucherungen und Auflagerungen“, die der Körper an der entzündeten Stelle im Herzen als „Reparaturvorgang“ bildet) sichtbar.
Komplikationen
- Zerstörung von Herzklappen
- Vegetationen (s. o.) werden durch das pumpende Herz losgerissen und verstopfen bei ihrem Fluss durch den Blutkreislauf Blutgefässe in den Organen. Die gefürchteten Komplikationen daraus können sein: ein Gehirnschlag, eine Nierenembolie oder eine Lungenembolie, wobei vor allem der Gehirnschlag gefürchtet ist, da bei ihm ein grosses Risiko von Entzündungen des Gehirns oder der Hirnhäute besteht.[3]
- Verschleppung von Keimen in andere Organe, wo sich dann Abszesse bilden können.
Im Zuge der Blutvergiftung (Sepsis) und dem septischen bzw. toxischen Schock bei giftbildenden Bakterien kann es zu einem akutem Organausfall kommen (Nierenversagen, sog. Schockniere und/oder Lungenversagen, sog. Schocklunge).
Diagnostik und Therapie
Einen zentralen Stellenwert in der Diagnostik der Endokarditis nehmen die Duke-Kriterien ein. Für die Diagnostik einer Endokarditis stehen die Echokardiografie, Blutkultur und die klinische Untersuchung zur Verfügung, zum Teil mit weiteren bildgebenden Methoden. Der Nachweis von Herzklappenveränderungen oder neu aufgetretenen Vegetationen im Herzen oder der Nachweis von Keimen in der Blutkultur sind sichere Zeichen. Beide Nachweise sind aber manchmal schwer zu erbringen, weil sich trotz vorliegender Endokarditis noch keine Klappenveränderungen/Vegetationen gebildet haben oder der Nachweis von Keimen in der Blutkultur nicht gelingt weil der Patient vorher schon Antibiotika bekommen hat. Gelingt der Nachweis von Bakterien in der Blutkultur nicht (5 bis 10 % der Fälle), dann muss beim Vorliegen der klinischen Zeichen „blind“ behandelt werden. Man führt klinisch unter anfänglich strenger Bettruhe eine breit wirksame intravenöse antibiotische Therapie über eine Zeit von vier bis sechs Wochen durch. Danach folgt eine ein- bis zweiwöchige kritische Beobachtung. Trotzdem bleibt eine einmal durchgemachte Endokarditis ein erhöhtes Risiko für eine weitere Erkrankung. Deshalb sollte die Prophylaxe (s. o.) sehr ernst genommen werden.
Einzelnachweise
- ↑ W. Hort (Hrsg), Pathologie des Endokard, der Kranzarterien und des Myokard, Springer 2000
- ↑ Prevention of Infective Endocarditis. Guidelines From the American Heart Association. A Guideline...
- ↑ D. Kühn, J. Luxem, K. Runggaldier: Rettungsdienst (3. Auflage). Urban & Fischer Verlag, München 2004, ISBN 3-437-46191-5.
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

