|
Krankheiten: Lungenkrebs |
|
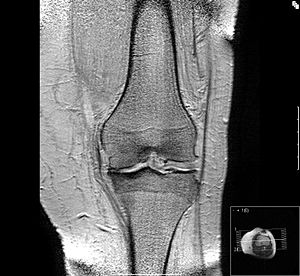
Nach einer nicht-amtlichen Definition bezeichnet der Begriff Arthrose (Syn. Arthrosis deformans – altgriech. αρθρον, „Gelenk“ und lat. deformare „verstümmeln“) in Deutschland einen „Gelenkverschleiss“, der das altersübliche Mass übersteigt. Ursächlich werden ein Übermass an Belastung (z.B. erhöhtes Körpergewicht), angeborene oder traumatisch bedingte Ursachen, wie Fehlstellungen der Gelenke, oder auch knöcherner Deformierung durch Knochenerkrankungen wie Osteoporose gesehen. Sie kann ebenfalls als Folge einer anderen Erkrankung (z.B. Gelenkentzündung) entstehen (sekundäre Arthrose) oder mit überlastungsbedingter Ergussbildung (sekundäre Entzündungsreaktion) einhergehend (aktivierte Arthrose). [1] In der angloamerikanischen Fachliteratur wird der Begriff „osteoarthritis“ synonym verwendet.[2]
Grundsätzlich können alle Gelenke von arthrotischen Veränderungen betroffen werden. Arthrose ist einer der häufigsten Beratungsanlässe in einer allgemeinmedizinischen Praxis.[3]
Einteilung
| Klassifikation nach ICD-10 | |
|---|---|
| M15-M19 | Arthrose |
| M47 | Spondylose (einschl. Arthrose oder Osteoarthrose der Wirbelsäule, Degeneration der Gelenkflächen) |
| ICD-10 online (WHO-Version 2006) |
Grundsätzlich unterscheidet man die primäre und die sekundäre Arthrose.
Bei der primären Arthrose wird eine biologische Minderwertigkeit des Knorpelgewebes unklarer Ursache angenommen. Sekundäre Arthrosen entstehen durch mechanische Überlastung (z.B. bei Hüftgelenksdysplasie), entzündliche Veränderungen (z.B. bei Arthritiden) oder metabolische Störungen (z.B. bei Chondrokalzinose). [4] Die Häufigkeitsverteilung beider Formen wird kontrovers diskutiert.
Bei der Arthrose führt eine anfängliche Knorpelschädigung im weiteren Verlauf zu Veränderungen am Knochen:
- Im Stadium 1 kommt es zu Rauhigkeiten und Ausdünnung der Knorpelschicht, tangentiale Fissuren treten auf.
- Im Stadium 2 treten bereits Ulcerationen auf, das Bindegewebe und die Chondrozyten proliferieren.
- Im Stadium 3 wird hyaliner Knorpel durch Granulationsgewebe und minderwertigeren Faserknorpel ersetzt. Es bilden sich Pseudozysten aus nekrotischem Knorpel- und Knochengewebe (Geröllzyste).
- Im Stadium 4 flacht die Knochenplatte eines Gelenkes ab. Um den Druck auf dem Gelenk dennoch abzufangen bilden sich Randwülste am Knochen (Osteophyten).[4]
Ursachen
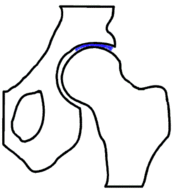
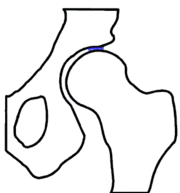
Grundsätzlich unterscheidet man die Arthrose auch nach ihrer Ursache. Der Arthrosis alcaptonurica liegt vermehrte Homogentinsäureablagerung in Gelenken bei vorbestehender Alkaptonurie, der hämophilen Arthrose regelmässige intrartikuläre Blutungen bei Hämophilie (Blutergelenk) und der Arthrosis urica der mechanische Einfluss von Uratkristallen auf den gesunden Knorpel ursächlich zugrunde.[5]
Klassische Ursache einer Arthrose stellt die Dysplasie von Gelenken dar. Am Beispiel der Hüfte wird deutlich, dass die mechanisch am meisten belastete Zone bei einer physiologischen Hüftstellung eine deutlich grössere Fläche darstellt, als bei einer dysplastischen Hüfte. Die Belastungen durch die, auf das Gelenk einwirkenden Kräfte sind von der Gelenkform jedoch weitgehend unabhängig. Sie verteilen sich im Wesentlichen auf die Hauptbelastungszone(n). Dadurch wird den Gesetzen der Physik entsprechend bei einer kleineren Zone eine höhere Druckbelastung, als bei einer grösseren auftreten. Die biomechanische Druckbelastung des Gelenkknorpels ist somit bei einer dysplastischen Hüfte grösser, als bei physiologischer Hüftstellung. Diese Gesetzmässigkeit wird allgemein ursächlich für das gehäufte Auftreten arthrotischer Veränderungen an, von der anatomischen Idealform abweichenden, tragenden Gelenken gesehen.
Sind Verletzungsfolgen für einen vorzeitigen Verschleiss verantwortlich, so spricht man von einer posttraumatischen Arthrose. Als weiter Ursachen einer sekundären Arthrose werden andere mechanische, entzündliche, metabolische, chemische (Chinolone), trophische, hormonelle, neurologische und genetische Gründe diskutiert.
Medikamentöse Ursachen für eine Arthrose sind Antibiotika von Typ Gyrasehemmer (Fluorchinolone z. B. Ciprofloxacin, Levofloxacin). Diese Chemotherapeutika führen in schlecht vaskularisierten Geweben (hyaliner Gelenkknorpel; Sehnengewebe) zu einer Chelatbildung mit Mg2+-Ionen, was zur Folge hat, dass irreversible Schäden am Bindegewebe entstehen. Diese Schäden sind bei Kindern und Jugendlichen in der Wachstumsphase in der Regel ausgeprägter. Tendinopathien und Arthropathien sind bekannte Nebenwirkungen dieser Medikamentenklasse. Beim Erwachsenen führen diese Antibiotika nach Informationen von unabhängigen Pharmakologen und Rheumatologen zu einem beschleunigten physiologischen Abbau des hyalinen Gelenkknorpels. [6] Auch eine Langzeiteinnahme von Marcumar über viele Jahre kann durch Abnahme der Knochendichte bei Belastungen der Gelenkbinnenstruktur eine Arthrose begünstigen.
Symptome
Eine Arthrose kann symptomlos verlaufen. Typisch sind Anlauf- und belastungsabhängiger Schmerz. Das Ausmass der Schmerzen korreliert jedoch nicht zwangsläufig mit dem objektiv beurteilbaren Ausprägungsgrad der Arthrose. Als weiter typische Symptome gelten ein Gelenkerguss (aktivierte Arthrose), zunehmende Deformation (Verformung) des Gelenks und Gelenkgeräusche durch zunehmende Unebenheiten der Knorpeloberfläche bei Bewegung auf.
Diagnostik
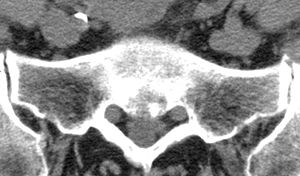
Der Patient berichtet bei der Anamnese über Gelenkschmerzen, anschliessend muss noch geklärt werden, bei welchen Gelegenheiten dieser Schmerz auftritt. Es folgt die klinische Untersuchung der Gelenkkontur, der Funktion, der Bandstabilität, der umgebenden Muskulatur und dann schliesst sich, je nach Erfordernis, eine bildgebende Diagnostik an, also Röntgen, CT oder MRT. Wenn sich ein Befund für eine minimal-invasive Intervention anbietet, kann eine Arthroskopie notwendig werden. Die Entwicklung der Arthroskopie in den letzten Jahren hat etliche Gelenke für diese elegante Form des operativen Eingriffs zugänglich gemacht. Am häufigsten werden Arthroskopien am Kniegelenk durchgeführt, auch um präoperativ abzuklären, zum Beispiel welcher Typ Endoprothese im Einzelfall sinnvoll ist. Meistens werden Arthroskopien jedoch eingesetzt, um zeitgleich mit der Diagnostik auch die erforderliche Sanierung des Gelenkes vornehmen zu können.
Durch eine Weiterentwicklung von Methoden zur Auswertung von MRT-Aufnahmen kann seit neustem Arthrose bereits im Frühstadium erkannt werden.[7] Diese Technik ist auch für die Erforschung neuer Medikamente als therapiebegleitende Verlaufskontrolle von grosser Bedeutung.
Behandlung
Grundsätzlich sollte die Therapie der Arthrose folgende Ziele verfolgen:
- Schmerzfreiheit unter üblicher Belastung und
- Verhinderung mechanischer Einschränkungen oder Veränderungen eines Gelenkes.
Dazu sind folgende Therapieeffekte geeignet:
- Schmerzfreiheit durch
- fehlender Reiz zur vermehrten Entstehung von Schmerzmediatoren
- Unterdrückung der Schmerzwahrnehmung, bzw. der lokalen Auswirkung der Schmerzmediatoren
- Verhinderung des Fortschreitens von Gelenkveränderungen durch
- Beseitigung mechanischer „Risikofaktoren“ wie Gelenkdysplasien oder anderer Ursachen, die zu vermehrter Druckbelastung des Gelenkknorpels führen,
- Regeneration des Gelenkknorpels oder
- endoprothetischer Ersatz der Gelenkfläche.
- Konzept von „SYSADOA“ und „DMOAD“
SYSADOA (Symptomatic Slow Acting Drugs in Osteo-arthritis) sind Substanzen, ohne direkte schmerzlindernde Wirkung. Sie ändern grundsätzlich den Verlauf der Arthrose als Krankheit nicht. DMOAD (Disease Modifying Osteo-arthritis Drugs – früher als Chondroprotektiva bezeichnet) sollen den Krankheitsverlauf beeinflussen. Dazu sind eine Verlangsamung der Knorpeldegeneration und/oder eine Verstärkung der Knorpelregeneration (Remodelling) geeignet.[8]
- Der Placeboeffekt
Im Rahmen einer Metaanalyse, wurden aus bereits bestehenden Arbeiten (über Arthrosetherapie) die unbehandelten Kontrollgruppen mit den placebobehandelten Kontrollgruppen (medikamentöse, nicht-medikamentöse und operative Placebobehandlungen) verglichen. Dabei stellte sich heraus, dass die Scheinbehandlung bezüglich Schmerzerleichterung, Steifigkeit und subjektiver Beweglichkeit der fehlenden Behandlung statistisch signifikant überlegen war.[9] Dieses Phänomen wird in der Medizin als Placeboeffekt bezeichnet.
- Natürliche Abrasion (Spontanheilung)
Zumindest bei Tieren kommt sie möglicherweise vor. Bei Pferden konnte nach einer narbigen Verschlimmerung eine Glättung der Gelenkoberfläche durch natürliche Abrasion nachgewiesen werden, wie sie normalerweise nur durch eine Operation („Gelenktoilette“) erzielt wird.[10]
Vorbeugung im Anfangsstadium
Zur Vorbeugung der Arthrose kann man derzeit die ausreichende Bewegung ohne Überlastung, den Schutz vor Gelenkverletzungen (Unfall, Trauma, mit Folge einer Trümmerzyste) und Verhinderung von Übergewicht als empfehlenswert auflisten.
Operative Verfahren
Die Möglichkeiten der Therapie hängen vom betroffenen Gelenk ab. So werden bei der Coxarthrose als gelenkerhaltende Operationen die Korrekturosteotomien an Femur und Becken und als Gelenkersatzoperation eine Endoprothese empfohlen. [11] Bei der Gonarthrose werden als gelenkerhaltende Operationen die Arthroskopie (ggf. auch Arthrotomie) zu Lavage, Beseitigung mechanischer Irritationen, Synovektomie, Weichteileingriff zur Verbesserung der Patellaführung und gelenknahe Osteotomien zur Korrektur in Frontal- und/oder Sagittalebene bzw. einer Tuberositasversetzung empfohlen. Als Gelenkersatz kommen eine unikompartimentelle Schlittenprothese, eine ungekoppelte bikompartimentelle Prothese oder eine gekoppelte bikompartimentelle Prothese mit und ohne Retropatellarersatz (ggf. mit Patellamodellierung) in Frage. [12]
Knorpeltransplantation
Autotransplantation
Hierbei handelt es sich um ein Verfahren, bei dem gut erhaltene Anteile des Gelenkknorpels aus wenig belasteten Randbereichen eines Gelenkes (insb. Kniegelenk) verwendet werden, Knorpeldefekte in Hauptbelastungszonen zu ersetzen. Diese Technik wird in der Regel in konventioneller Arthrotomie durchgeführt.
Autologe Chondrozyten-Implantation
Die Autologe Chondrozyten-Implantation (ACI) oder Transplatation autologer Knorpelzellen (Chondrozyten) ist eine Form der Behandlung, mit dem Ziel Schäden im Gelenkknorpel auszugleichen um das Fortschreiten von Knorpelschäden zu verlangsamen, eine Gelenkersatzoperation hinauszuzögern und bestehende Schmerzen zu erleichtern. In den vergangenen 20 Jahren hat das Verfahren an Bekanntheit gewonnen. Sie scheint auch in Bezug auf langfristige Ergebnisse vielversprechend. [13] Dabei werden zuerst etwa 200 und 300 Milligramm Knorpelzellen arthroskopisch aus einem unbelasteten Bereich des Kniegelenkes (z.B. Fossa intercondylaris) entnommen, dann diese Zellen in vitro ungefähr vier bis sechs Wochen lang kultiviert, bis es genügend Zellen gibt, um sie wieder im beschädigten Bereich des Gelenkknorpels zu replantieren. Diese autologen Zellen sollten sich durch Bildung neuen Knorpels an ihre neue Umgebung anpassen. Bei der Implantation werden Knorpelzellen in Verbindung mit einer Membran (äussere Knochenhaut des Schienbeins oder Biomembran) oder einer Gerüstmatrix auf den beschädigten Bereich aufgebracht. Es gibt Hinweise zur Effektivität dieser Methode bei der Behandlung symptomatischer Knorpeldefekte des Kniegelenks.[14]
Arthroskopische Techniken
Hierzu gehören verschiedene Techniken, wie die Anfrischung degenerativ veränderter Regionen des Gelenkknorpels mittels Shaving, Pridie-Bohrung, oder die Implantation von Carbon-Stiften.
Therapie bei beginnender und fortgeschrittener Arthrose
In der Mehrzahl der Fälle wird eine Therapie erst begonnen, wenn die Arthrose bereits merklich schmerzt und eine deutliche Gelenkveränderung bewirkt hat. Dann ist es das Ziel der Therapie, trotz des Gelenkverschleisses eine ausreichende Beweglichkeit und Belastbarkeit des Gelenkes noch für einige Zeit zu erhalten.
Operation, Endoprothese (Gelenkersatz)
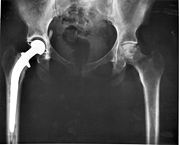
- Zu den operativen Therapien der Arthrose gehört unter anderem neben der operativen Gelenkumstellung (Korrekturosteotomie), der Abrasion (auch Gelenktoilette genannt) und der Gelenkversteifung (Arthrodese) insbesondere der künstliche Gelenkersatz (Endoprothese). In Deutschland werden derzeit etwa 160.000 endoprothetischen Operationen an der Hüfte und etwa 80.000 an den Kniegelenken durchgeführt, mit steigender Tendenz. Die durchschnittliche Standzeit einer Hüftgelenksendoprothese liegt bei ca. 15 Jahren.
- Die definitive langfristige Lösung ist immer eine solche Endoprothese. Komplikationen sind bei erfahrenen Operateuren selten, können aber dramatische Folgen haben (Infektion, Materialbruch, Frühlockerung). Prothesenlockerung nach Standzeiten von mehr als zehn Jahren sind keine Komplikation, sondern ein bislang noch nicht zu verhindernder natürlicher Vorgang. Die erforderlichen Wechseloperationen sind wesentlich aufwändiger als die Primäroperationen und daher auch mit deutlich mehr Komplikationen belastet. Sie lassen sich nicht beliebig oft wiederholen, da jedesmal mehr Knochensubstanz „verbraucht“ wird. Daher wird im Regelfall versucht, die Erstimplantation bis ins 6. Lebensjahrzent herauszuzögern.
Besonders die „letzte Prothese“ im fortgeschrittenen Alter ist oft sehr problematisch. Wo bereits Knochensubstanz durch Osteoporose verloren gegangen ist, sind evtl. sogar Brüche nach einer OP mit kaum noch beherrschbaren Komplikationen programmiert.

leitlinienkonforme Massnahme der Orthopädietechnik bei Coxarthrose [11]
Konservative Therapieformen
Wichtig ist eine umfassende Aufklärung des Patienten über die Erkrankung, deren natürlichen Verlauf und dessen therapeutische Beeinflussbarkeit. Die Beratung sollte auch Themen wie das Verhalten im Alltag, die körperliche Belastung in Beruf und Sport oder Bewegungsmangel, das Körpergewicht, und Training (insb. auch Eigenübungen) zur Beseitigung von muskulärer Defizite umfassen.[12][11]
Medikamente aus unterschiedlichen Substanzgruppen werden zu Schmerzreduktion und Entzündungshemmung systemisch und/oder lokal eingesetzt. Hierzu werden Antiphlogistika (NSAR), Steroide (nur lokal), SYSADOA (Symptomatic Slow Acting Drugs in OA wie Chondroitinsulfat, Glukosaminsulfat, Diacerrhein, Hyaluronan und einige pflanzliche Extrakte [z.B. Artischockenextrakt]) und die therapeutische Lokalanästhesie empfohlen.[12][11][8]
Aus den Bereichen physikalische Therapie und Orthopädietechnik werden Physiotherapie (Mobilisierung, Muskelkräftigung, Muskeldehnung und Koordinationsschulung), Thermotherapie, Hydro- und Balneotherapie, Elektrotherapie, sowie Gehstock bzw. Unterarmgehstützen, Pufferabsätze, Keilkissen, Sitzerhöhungen, Arthrodesenstuhl, Entlastungsorthesen und Bandagen empfohlen.[12][11]
Der Wirksamkeitsnachweis von Therapiemassnahmen bei Arthrose ist nicht einfach, da im Verlauf der Krankheit schmerzlose Phasen mit schmerzhaften Phasen abwechseln. Auch die Gelenkbeweglichkeit kann im Verlauf der Krankheit variieren. Gleichzeitig ist der Nachweis von wirksamen Therapiemassnahmen bei der Vielzahl der betroffenen Menschen bei einer älter werdenden Bevölkerung unumgänglich. Im Bereich des Hüft- oder Kniegelenks kann man die Arthrose anhand der schmerzfreien Gehstrecke und der Gelenkbeweglichkeit dokumentieren. Ist eine Therapiemassnahme wirksam, muss sie die sog. „freie Gehstrecke“ zumindest beibehalten oder die Gelenkbeweglichkeit sogar verbessern. Diese Wirkungen sollten auch noch nach einem oder mehreren Jahren nachweisbar sein.
Gut belegte Therapieformen
- Laut der Arzneimittelkommission der Deutschen Ärzteschaft (AkdÄ) sei bei Arthrose bisher nur die Wirksamkeit von Analgetika (Schmerzmittel) klinisch belegt, die symptomatisch, nicht aber kausal (ursächliche Behandlung) wirken. Dazu gehören die nicht-steroidalen Antirheumatika (NSAR) wie zum Beispiel Diclofenac oder Ibuprofen, und die Cyclooxygenase 2-Hemmer (COX2-Hemmer, wegen gehäufter Herzinfarkte und Schlaganfälle in die Diskussion gekommen). Derzeit sind die beiden Substanzen Etoricoxib und Celecoxib in Deutschland zugelassen. Ausserdem werden in schweren Fällen die stark wirksamen Analgetika vom Morphin-Typ eingesetzt.
- Auch Weidenrinden-Extrakte (salicylsäurehaltig) scheint zur symptomatischen Behandlung von Arthrosepatienten geeignet. [15]
- Zur Funktionsverbesserung wird oft Krankengymnastik eingesetzt.
- Bei kranken Kniegelenken können oft schon eine Schuhzurichtung (z.B. Schuhranderhöhungen und dämpfende Schuheinlagen) helfen, den weiteren Verfall zu bremsen.
- Bei Reizzuständen der Gelenke mit Überwärmung und Schmerz bringen kühlende Massnahmen eine kurzfristige Symptomenbesserung.
- Studienergebnisse weisen auf eine Wirksamkeit der Akupunktur bei arthrosebedingten, chronischen Kniegelenkschmerzen hin:
- Ergebnisse einer grossangelegten Studie der Deutschen Ersatzkassen wurden unter anderem im Deutschen Ärzteblatt [16][17] und The Lancet[18] präsentiert. Dabei erwies sich die Akupunktur als wirksam gegen Schmerzen im Kniegelenk bei Gonarthrose.
- Bei der Gonarthrose sind Scheinakupunktur und eine durch Behandler mit mindestens 140 Stunden Ausbildung und 2 Jahren Erfahrung durchgeführte Akupunktur wirksamer, als eine konventionelle leitlinienkonforme Standardtherapie zur Behandlung von chronischen Schmerzen. Dieses Ergebnis erbrachte die im Dezember 2005 veröffentlichte gerac-Gonarthrose-Studie. Sie fand unter den vorgegebenen Studienbedingungen keinen statistisch signifikanten Vorteil der Verumakupunktur gegenüber der Scheinakupunktur. Da „irgendeine“ Akupunkturbehandlung wesentlich erfolgreicher als eine konventionelle Therapie ohne Nadelstiche war, liegen Überlegungen nahe, dass entweder alleine die Reizung der Haut mit Nadeln einen schmerzlindernden Effekt hervorruft und/oder dass eine konventionelle Behandlung im Rahmen einer solchen Studie einen Nocebo-Effekt (s.u. Placebo-Effekt) besitzt, da der Konrtollgruppe diese besondere Therapieform (Nadelstiche) vorenthalten wurde. [19][20]
Nicht ausreichend belegte Behandlungskonzepte
- Die beliebten Salben haben wahrscheinlich keine Wirksamkeit, da deren Wirkstoffe nicht bis ins Gelenk vordringen können.
- Anwenderberichten zufolge kann eine Verbesserung der Beweglichkeit und des Wohlbefindens durch Einnahme eines Hagebuttenpulvers mit hohem Galaktolipid-Anteil erreicht werden. Eine Forschergruppe rund um Prof. Dr. Kharazmi an der Universität Kopenhagen studierte bereits 2004 die nutritiven Effekte des Hagebutten-Pulvers bei Gelenksarthrosen, und isolierte mittels eines komplizierten Fraktionierungsverfahrens den Galaktolipid-Anteil. Das Galaktolipid wurde in Verbindung mit dem speziellen Herstellungsverfahren patentiert. Es konnte in vitro nachgewiesen werden, dass dieses Galaktolipid die Migration polymorphkerniger Leukozyten hemmt und in vivo die Serumkonzentrationen an C-reaktivem Protein senkt. In einer klinischen Studie sank der CRP-Wert bereits nach 10 Tagen um durchschnittlich 39 %. Die placebokontrollierte cross-over Studie wurde mit 112 Arthrose-Patienten durchgeführt, dabei wurde die tägliche Gabe von 5 Gramm Hagebutten-Pulver untersucht. Die Studie zeigte eine signifikante Linderung der Morgensteifigkeit bei 66 % der Studienteilnehmer nach dreimonatiger Einnahme des Hagebuttenpulvers. Ausserdem konnte der Konsum an Schmerzmitteln wie Tramadol, Opioiden, Paracetamol oder NSAR bei der Ernährungstherapie mit Hagebuttenpulver um rund die Hälfte vermindert werden.
- Eine neue Therapieoption bietet die Interleukin-1-Antagonist-Therapie: Aus dem Blut des Patienten wird ein IL-1-Antagonist gewonnen und in das betroffene Gelenk injiziert. Somit wird das am Krankheitsgeschehen beteiligte IL-1 in seiner schädigenden Funktion gehemmt. Die Wirksamkeit dieser Therapie konnte bis jetzt noch nicht nachgewiesen werden. Nach Angaben der Hersteller wurde im Mai 2005 eine deutsche Phase-III-Studie durchgeführt, Ergebnisse liegen in gelisteten Zeitschriften allerdings noch nicht vor. Vom Bundesausschuss nicht genehmigte Kosten einer Therapie werden zur Zeit von der Kasse generell nicht übernommen.
- Heilpflanzen können angeblich in das Entzündungsgeschehen und die Schmerzentstehung bei Arthrosen eingreifen. So wirkt Teufelskralle durch Hemmung von COX-2, LOX, Zytokinen (Interleukinen), Elastase und zeigt gleichzeitig eine antioxidative Wirkung als Teeauszug oder Extrakt. Ingwer wirkt zudem noch durch Hemmung von COX-1. Eine Hemmwirkung von Ingwer gegen Elastase wurde bisher nicht bestimmt. Weidenrinde wirkt ebenso wie Teufelskralle durch Hemmung von COX-2, LOX, Zyokinen (Interleukinen) und zeigt gleichzeitig eine antioxidative Wirkung.
- Erfolge für die Schmerzlinderung bei Arthrose sollen auch durch den Einsatz der Blutegeltherapie erzielt werden.
- Eine weitere Behandlungsmöglichkeit besteht mit der Radonthermalstollen-Behandlung, z. B. im Gasteiner Heilstollen. Es handelt sich im Prinzip um eine ungerichtete Stimulierung aller an der Entstehung von Schmerz- und Entzündungsmediatoren beteiligten Zellen. Eine so ungerichtete Therapie sollte, wenn es sich um radioaktive Substanzen handelt – bei mit Radon dauerhaft(!) belasteten Häusern als schädlich nachgewiesen – mit Vorsicht betrachtet werden. Bei jeder Röntgenaufnahme wird auf die Strahlenbelastung geachtet, in Bad Gastein fragt bisher noch niemand nach einer evtl. schon bedenklicheren Ganzkörperdosis. Von Radiologen wird auch eine „Röntgenreizbestrahlung“ durchgeführt, danach sind die Schmerzen im Gelenk meistens für einige Zeit weniger stark, der Verfall des Gelenkes wird aber oft noch beschleunigt.
- Hoch dosiertes Vitamin E (500 bis 1000 I. E. täglich) kann angeblich in seiner Eigenschaft als Antioxidans und antiinflammatorischer Mediator (Regulation des Arachidonsäure-Stoffwechsels) helfen, Entzündungsprozesse im Gelenk positiv zu beeinflussen und den Knorpelverfall durch Einfluss freier Sauerstoffradikale (z. B. wg. überschiessender Immunreaktion) zu mildern.
- Medizinisch nicht gesichert, aber von Betroffenen teilweise berichtet, helfe die tägliche Einnahme von Hirse, speziell der Wildform der Hirse, der sogenannten Braunhirse. Weitere natürliche Heilmittel mit vermuteter therapeutischer Wirkung sind Auszüge aus der südafrikanischen Pflanze Teufelskralle (Harpagophytum) und Kieselerde.
- Hyaluronsäure: Der Abrieb von Knorpelsubstanz wird durch vom ungeschädigten Gelenk natürlich produzierte „Gelenkschmiere“ namens Hyaluronsäure reduziert. Der Degenerationsprozess soll während einer Dauerindikation damit ebenfalls – zumindest teilweise – reduziert oder sogar gestoppt werden können. „Hyaluronsäure schmiert Gelenke und reduziert Schmerzen“. Zitat: „Daten aus 64 prospektiven kontrollierten Studien bestätigten die praktische Erfahrung, dass die Therapie mit Hyaluronsäure Placebo eindeutig überlegen ist. Hyaluronsäure verbessert ähnlich gut wie eine NSAR-Dauertherapie die Schmerzen und Gelenkfunktionen …“, wobei hochmolekulare Hyaluronsäure eine signifikante Wirkung zeige, niedermolekulare substanzidentische Präparate im Wesentlichen eher wirkungslos seien.[21] Das Präparat muss intraartikulär injiziert werden, wobei das grundsätzliche Risiko einer Gelenkinfektion besteht. Vor dem Dienstantritt der Gesundheitsministerin Ulla Schmidt war Hyaluronsäure erstattungsfähig.[22]
- Die Ernährungstherapie der Hl. Hildegard von Bingen (1098–1179) empfahl: „Wer stechenden Schmerz in seinen Gliedern und Gelenken fühlt …, der sollte oft reichlich gekochte Kalbsfüsse essen samt dem Fett und der Haut. Das wird den Schmerz bald vertreiben.“ Die heilsame Wirkung von Sud aus kollagenreichem Gewebe ist allerdings umstritten.
- In der alternativen Medizin wird im Bereich der schmerzenden Gelenke subkutan Eigenblut gespritzt, das zuvor in einer mit Schlangengift präparierten Pipette aufgezogen wurde.
- Die Substanzen Glucosamin und Chondroitin (evtl. MSM) können bei positiver Disposition die Symptome der Arthrose etwas verbessern oder ihr weiteres Fortschreiten verzögern.[23] Ergebnisse über nur 12 Wochen („effectiveness results of a prototypical 12-week, double-blind, randomized placebo-controlled trial of glucosamine“) zeigten dagegen, dass Glucosamin bei der Arthrose im Knie in so kurzer Zeit offenbar nicht wirksam sein kann.[24] Eine weitere Nahrungsergänzung, die vielversprechend scheint, ist S-Adenosyl Methionin. Kleinere Studien behaupten, dass es bei der Schmerzlinderung ebenso effektiv ist wie nichtsteroidale, antiinflamatorische (entzündungshemmende) Schmerzmittel (Ibuprofen, Diclofenac, usw.), auch wenn es etwa vier Wochen dauert, ehe dieser Effekt einsetzt. In einer grossen placebokontrollierten Studie wurden 572 Patienten mit Glucosamin oder Chondroitin oder mit einer Kombination beider Substanzen behandelt; Ziel der Studie war es hearuszufinden ob eine der Behandlungen den Verlauf der Krankheit bremsen könnte. Nach einer Behandlungsdauer von 18 Monaten konnte in keiner Behandlungsgruppe ein Vorteil gegenüber Placebo nachgewiesen werden.[25]
Therapie bei aktivierter Arthrose
Eine aktivierte Arthrose ist eine Entzündungsreaktion des Gelenkes aufgrund einer Arthrose. Als klassische Therapie werden dabei eingesetzt:
- Ruhigstellung/ Entlastung
- Physikalische Massnahmen
- Kühlung
- Schmerztherapie (NSAR wie Diclofenac oder Opiate)
- Punktion von Reizergüssen und ggf. Gelenkspülung
- Evtl. kurzfristige intraartikuläre Cortisontherapie
- Bei dauerndem Reizzustand des Gelenkes kann die Radiosynoviorthese eingesetzt werden. Dabei wird in das gereizte Gelenk ein meistens kolloidal aufgeschwemmter beta-Strahler injiziert, mit dem Ziel, die hyperaktiven Zellen der Synovialmembran abzutöten. Hier gilt die strenge Indikationsstellung.
Kommerz und Krankheit
Spontanheilungen der degenerative Arthrose sind bislang beim Menschen nicht dokumentiert. Sie kann aber im Frühstadium durch geeignete Massnahmen (s.o.) zeitweise verlangsamt oder gestoppt werden. In fortgeschrittenen Stadien kann ein unabwendbar negativer Verlauf bei konsequenter Behandlung noch immer verzögert und die Folgen gemildert werden. Nur der operative Gelenkersatz (Prothese) bietet aber die Chance auf eine Wiederherstellung der schmerzfreien Gelenkbeweglichkeit über mehrere Jahre, und dies auch nur bei günstigem komplikationslosen Verlauf. Viele Behandlungsmethoden – es sind über Hunderte – sind am Markt. Viele davon, von oben genannten Nahrungsergänzungsmitteln die Arthrose zeitweise stoppen sollen, bis zur Anwendung physikalischer Methoden („modulierte Magnetfelder“) die Besserung bringen sollen, verfügen über amtlich nicht ausreichenden oder keinen wissenschaftlichen Beleg ihrer Wirksamkeit.
Vorübergehend abklingende Beschwerden sind oft nur scheinbare Besserungen, wie sie auch für den üblichen wellenförmig wiederkehrenden Verlauf der Arthrose-Entzündungen typisch sind. Daher sind diese Behandlungsmethoden umstritten. Unter dem Oberbegriff „Wellness“ wird weitergehend eine ganze Palette von Nahrungsergänzungsmitteln vermarktet, die „hauptsächlich ihrem Vertreiber nutzen“. Die Preise für diese Stoffe sind oft nicht nachvollziehbar hoch. Ähnlichen Zwecken dienen auch Magnetarmbänder, wie sie massenhaft verkauft werden, aber wohl lediglich mental vorübergehende Wirkung haben. Wenn Verbraucherschutzorganisationen testen, wird meistens festgestellt, dass davon „keine gesundheitlichen Risiken ausgehen“. Der Anbieter bezieht diese Testergebnisse („mit gut bewertet“) in seine Werbung mit ein, ohne darauf hinzuweisen, welche Eigenschaften dazu bewertet wurden.
Arthrose (Gelenkbezug und Sonderformen)
Die folgenden Arthroseformen beziehen sich namentlich auf das jeweils betroffene Gelenk:
- Kniegelenksarthrose – auch Gonarthrose genannt am Kniegelenk
- Hüftgelenksarthrose – auch Coxarthrose genannt am Hüftgelenk
- Sprunggelenksarthrose – am oberen und unteren Sprunggelenk
- Omarthrose – Arthrose des Schultergelenkes
- Spondylarthrose – Arthrose der Wirbelgelenke
- Heberden-Arthrose – Arthrose der Fingerendgelenke
- Bouchard-Arthrose – Arthrose der Fingermittelgelenke
- Cubitalarthrose – Arthrose des Ellenbogengelenks
- Rhizarthrose – Daumensattelgelenksarthrose
- Hallux rigidus – versteifende Arthrose des Grosszehengrundgelenkes
- Hallux valgus – Fehlstellung des grossen Zehs
- Iliosakralgelenksarthrose – Arthrose der Kreuz- Darmbeingelenke
- Kiefergelenksarthrose
- Radiocarpalarthrose – Arthrose im Handgelenksbereich
Die folgenden Arthrosebezeichnungen beschreiben den Status bzw. die Herkunft der Arthrose:
- Präarthrose – Vorstufe der Arthrose z. B. aufgrund einer Unterentwicklung (Dysplasie, Hypoplasie) eines Gelenks, (z. B. angeborene Hüftkopfdysplasie).
- Posttraumatische Arthrose – aus einer Verletzung resultierende Fehlstellung eines Gelenkes, die zu vorzeitigem Verfall führt
- Polyarthrose, multiple Arthrose – wenn die Arthrose an vielen Gelenken gleichzeitig auftritt
- Pseudarthrose – ist ein aus einem nicht verheilten Knochenbruch entstandenes Falschgelenk.
Einzelnachweise
- ↑ Gesundheitsberichterstattung des Bundes: Definition Arthrose. hier online (zuletzt eingesehen am 18. September 2008)
- ↑ DIMDI: Kapitel XIII, Krankheiten des Muskel-Skelett-Systems und des Bindegewebes . hier online
- ↑ Nach W. Fink, G. Haidinger: Die Häufigkeit von Gesundheitsstörungen in 10 Jahren Allgemeinpraxis. Z. Allg. Med. 83 (200) 102–108. Zitiert nach „Womit sich Hausärzte hauptsächlich beschäftigen, MMW-Fortschr. Med. Nr. 16 / 2007 (149. Jg.)
- ↑ a b Bühling K.J., e.a.: Intensivkurs: Allgemeine und spezielle Pathologie. Elsevier GmbH Deutschland, 2004, S. 84, ISBN 3437424114. hier online
- ↑ Pschyrembel, ISBN 3110070189
- ↑ Antimicrob Agents Chemother. 1997 Nov;41(11):2562–5;Effects of ciprofloxacin and ofloxacin on adult human cartilage in vitro;
Arch Toxicol. 2000 Jan;73(10–11):557–63. Ciprofloxacin causes cytoskeletal changes and detachment of human and rat chondrocytes in vitro; Scand J Infect Dis. 1996;28(6):641–3.
Pefloxacin-induced arthropathy in an adolescent with brain abscess; Therapie. 1992 Jan-Feb;47(1):80 Polyarthropathy in an adolescent treated with pefloxacin. - ↑ Bericht bei Science Daily (09/2008)
- ↑ a b Fassl Ch. e.a.: SYSADOA/DMOAD-Konzept setzt auf langsame positive Effekte. In: Rheuma Plus, 4. Jahrgang Nr. 1, 2005. hier online
- ↑ W. Zhang et al.: The placebo effect and its determinants in osteoarthritis – meta-analysis of randomised controlled trials. Ann. Rheum. Dis. 2008 Jun 9. doi:10.1136/ard.2008.092015
- ↑ Zimmering T.: Röntgenologische und arthroskopische Untersuchung im Vergleich zur lichtmikroskopischen Synoviadiagnostik am klinisch gesunden Fesselgelenk des Pferdes [1]
- ↑ a b c d e S1-Leitlinie Koxarthrose bei AMWF online
- ↑ a b c d S1-Leitlinie Gonarthrose bei AMWF online
- ↑ Brittberg, M., et al. „Treatment of deep cartilage defects in the knee with autologous chondrocyte transplantation.“ N.Engl.J.Med. 331.14 (1994): 889-95.
- ↑ The American Journal of Sports Medicine, volume 36 number 2, pp 235-246, February 2008
- ↑ Schmid B., e.a.: Wirksamkeit und Verträglichkeit eines standardisierten Weidenrindenextraktes bei Arthrose-Patienten: Randomisierte, Placebo-kontrollierte Doppelblindstudie. In: Zeitschrift für Rheumatologie, Springer, ISSN 340-1855 (Print) 1435–1250 (Online), 59/5, Oktober 2000. hier online
- Symptomatic treatment of mild rheumatic conditions, WHO Monograph 2005
- Relief of low back pain, symptomatic relief of mild osteoarthritic and rheumatic complaints, ESCOP Monograph 2003
- For the symptomatic treatment of mild rheumatic conditions, Final Proposal for a Core Data Salicis Cortex, EMEA 2004 - ↑ Melchart, Dieter; Streng, Andrea; Hoppe, Andrea; Jürgens, Susanne; Weidenhammer, Wolfgang; Linde, Klaus: Akupunktur bei chronischen Schmerzen: Ergebnisse aus dem Modellvorhaben der Ersatzkassen. (Acupuncture for chronic pain – results from the research program of ten health insurance funds.) Deutsches Ärzteblatt 103/4 vom 27. Januar 2006, Seite A-187 / B-160 / C-159 hier online
- ↑ Witt, Claudia M.; Brinkhaus, Benno; Jena, Susanne; Selim, Dagmar; Straub, Christoph; Willich, Stefan N.: Wirksamkeit, Sicherheit und Wirtschaftlichkeit der Akupunktur – Ein Modellvorhaben mit der Techniker-Krankenkasse. (Efficacy, effectiveness, safety and costs of acupuncture). Deutsches Ärzteblatt 103/4 vom 27. Januar 2006, S. A-196 / B-169 / C-167 hier online
- ↑ Dr C Witt MD, B Brinkhaus MD, S Jena MSc, K Linde MD, A Streng PhD, S Wagenpfeil PhD, J Hummelsberger MD, HU Walther MD, D Melchart MD and Prof SN Willich MD: Acupuncture in patients with osteoarthritis of the knee: a randomised trial. The Lancet, 2005; 366:136-143, DOI:10.1016/S0140-6736(05)66871-7, hier online
- ↑ S. Witte, H.-P. Scharf, U. Mansmann, K. Streitberger, C. Klose, C. Knauer, J. Krämer, N. Victor: Wirksamkeit und Sicherheit von Akupunktur bei gonarthrosebedingten chronischen Schmerzen: Multizentrische, randomisierte, kontrollierte Studie Dezember 2005[2]
- ↑ Hanns-Peter Scharf, MD; Ulrich Mansmann, PhD; Konrad Streitberger, MD; Steffen Witte, PhD; Jürgen Krämer, MD; Christoph Maier, MD; Hans-Joachim Trampisch, PhD; and Norbert Victor, PhD: Acupuncture and Knee Osteoarthritis – A Three-Armed Randomized Trial. Annals, 4 July 2006, 145/1, S. 12–20. hier online
- ↑ Ärzte-Zeitung 12. April 2006
- ↑ Bundestagsdrucksache: „Bereits nach geltendem Recht sind sogenannte arzneimittelähnliche Medizinprodukte, die im Sinne des Arzneimittelgesetzes mit Stand vom 31. Dezember 1994 apothekenpflichtige Arzneimittel gewesen wären, in die Arzneimittelversorgung einbezogen“ pdf
- ↑ Poolsup N, Suthisisang C, Channark P, Kittikulsuth W: Glucosamine long-term treatment and the progression of knee osteoarthritis: systematic review of randomized controlled trials. Ann Pharmacother. 2005 Jun;39(6):1080–7. PMID 15855241
- ↑ McAlindon T, Formica M, LaValley M, Lehmer M, Kabbara K: Effectiveness of glucosamine for symptoms of knee osteoarthritis: results from an internet-based randomized double-blind controlled trial. Am J Med. 2004 Nov 1;117(9):643–9. PMID 15501201
- ↑ Pressebericht bei New Scientist zur Behandlung mit Glucosamin oder Chondroitin
|
|
Bitte beachten Sie den Hinweis zu Gesundheitsthemen! |
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

