|
Krankheiten: Röteln |
|
| Klassifikation nach ICD-10 | |
|---|---|
| B06.0 | Röteln mit neurologischen Komplikationen |
| B26.8 | Röteln mit sonstigen Komplikationen |
| B26.9 | Röteln ohne Komplikation |
| ICD-10 online (WHO-Version 2006) |
Die Röteln (Rubella) sind eine hochansteckende Infektionskrankheit, die durch das Rötelnvirus ausgelöst wird. Neben den typischen roten Hautflecken (Exanthem) treten auch Fieber und Lymphknotenschwellung auf. Gefürchtet ist eine Rötelninfektion während der Schwangerschaft, weil sie häufig zu schweren Komplikationen (Rötelnembryofetopathie) mit ausgeprägten Fehlbildungen und selbst zu Fehlgeburten führen kann. Eine vorbeugende Impfung ist verfügbar [1] [2].
Verbreitung
Das Rötelnvirus ist mit dem Menschen als einzigem Wirt weltweit verbreitet. In Populationen mit schlechter Durchimpfung erfolgen 80–90 % der Infektionen im Kindesalter. Bei Vorschuluntersuchungen in Deutschland von 2000 bis 2002 waren nur rund 86 % der Kinder geimpft. Die unvollständige Durchimpfung der Bevölkerung kann zu sporadischen und epidemischen Infektionen bei Kindern, Jugendlichen und auch Erwachsenen führen. Selektive Impfungen von jungen Mädchen und Frauen ab dem 13. Lebensjahr - bedingt durch die besondere Gefahr dieser Krankheit während einer Schwangerschaft - haben in der weiblichen Bevölkerung erreicht, dass die bei der natürlichen Durchseuchung noch bestehenden Immunitätslücken im jungen Erwachsenenalter zunehmend besser geschlossen wurden.
Erreger
Erreger ist das Rötelnvirus (Rubellavirus). Es gehört zur Familie der Togaviridae und zur Gattung der Rubiviren und ist ein behülltes Einzelstrang[+]-RNA-Virus. Die kugeligen Viruspartikel sind etwa 50-70 nm gross. Sie bestehen aus einer Lipidhülle, die ein regelmässig geformtes ikosaedrisches Kapsid umgibt. Es existiert nur ein Serotyp.[1]
Übertragung
Die Übertragung erfolgt durch Tröpfcheninfektion mit 50-prozentiger Kontagiosität. Die Inkubationszeit beträgt 14-21 Tage. Eine Woche vor bis eine Woche nach Ausbruch des Exanthems ist der Patient ansteckend.[1] Die Viren dringen über die Schleimhäute der oberen Atemwege ein und werden zunächst bevorzugt in lymphatischem Gewebe vermehrt. Anschiessend erfolgt eine Ausschüttung in die Blutbahn (Virämie). Dabei kann eine Übertragung über den Mutterkuchen auf ein ungeborenes Kind geschehen.[1]
Krankheitserscheinungen
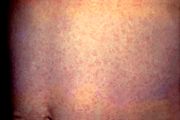
Der Verlauf der Erkrankung ist sehr variabel und nicht sehr spezifisch. In etwa der Hälfte der Infektionen treten überhaupt keine Symptome auf (asymptomatischer Verlauf, stille Feiung).[1]
Typische Symptomatik
Nach der Inkubationszeit können sich zunächst im Gesicht gerötete, einzelstehende, leicht erhabene Hauteffloreszenzen bilden, die sich auf den Stamm und Extremitäten ausbreiten. Diese bilden sich meist nach ein bis drei Tagen zurück. Begleitend tritt oft erhöhte Temperatur bis 39 °C auf. Hinzu kommen eventuell Kopf- und Gliederschmerzen, Lymphknotenschwellung am Hinterkopf, Nacken und hinter den Ohren („Röteln diagnostiziert man im Dunkeln“) sowie eine Vergrösserung von Leber und Milz.
Komplikationen
Seltene, mit zunehmendem Lebensalter des Patienten häufiger werdende Komplikationen, sind Gelenkentündungen (Arthritis), eine Verringerung der Zahl der Blutplättchen (Thrombozytopenie) mit Blutungsneigung oder eine Enzephalitis. Darüber hinaus kann es auch zu einer Bronchitis, einer Mittelohrentzündung oder Herzbeteiligung (Myo- und Perikarditis) kommen.[1]
Eine besondere Gefahr stellt jedoch eine Rötelninfektion während einer Schwangerschaft dar. In den ersten sechs Wochen der Schwangerschaft führt eine Rötelninfektion in 65 % der Fälle zur Erkrankung des Fetus. Mit fortschreitender Schwangerschaft sinkt das Risiko der Erkrankung. Die Folge einer Infektion des Fetus sind regelmässig Fehlbildungen: Innenohrschwerhörigkeit, Herzfehler, Gefässfehlbildungen (offener Ductus Botalli, Septumdefekte und Fallot'sche Tetralogie), Spina bifida aperta, Enzephalomeningitis. Daher gehört die Untersuchung auf Röteln zur Mutterschaftsvorsorge (siehe: Röteln während der Schwangerschaft).
Untersuchung
Die Diagnostik in Bezug auf die Immunität gegenüber einer Rötelninfektion wird über den Nachweis von ausreichenden Mengen an spezifischen Antikörpern im Serum durchgeführt. (Diese müssen bei den Tests über festgelegten Grenzwerten liegen.) Der Nachweis des Rötelnvirus erfolgt durch die Isolation von Viren oder durch den Nachweis von viraler RNA. Man unterscheidet drei Möglichkeiten des Infektionszustandes:
- Immunität liegt vor, wenn eine Infektion durchgemacht wurde – diese führt zumeist zu einer lebenslangen Immunität – oder eine Impfung erfolgte und ausreichend hohe IgG-Antikörper in zwei verschiedenen Labortests (z.B. ELISA oder Hämagglutinationshemmtest) nachweisbar sind.
- Eine Primärinfektion liegt bei entsprechenden klinischen Symptomen und dem Nachweis von IgM-Antikörper vor.
- Von einer Reinfektion („Zweitinfektion“) spricht man, wenn IgM-Antikörper in zwei methodisch verschiedenen Labortests nachweisbar sind und gleichzeitig IgG-Antikörper für eine früher abgelaufene Rötelninfektion sprechen, diese Infektion verläuft überwiegend harmlos.
Behandlung
Da die Röteln eine Viruserkrankung sind, helfen Antibiotika nicht, so dass nur die Symptome behandelt werden können. Bei starkem Fieber werden fiebersenkende Mittel oder Methoden angewandt, bei starkem Krankheitsgefühl wird Bettruhe empfohlen.
Ähnliche Erkrankungen
Erkrankungen mit ähnlichen Symptomen sind: Ringelröteln, Masern, Scharlach, Pfeiffer-Drüsenfieber, Drei-Tage-Fieber
Vorbeugung
| Symptom/Erkrankung | Komplikationsrate bei Röteln-Erkrankung |
Komplikationsrate nach MMR-Impfung |
|---|---|---|
| Gelenkbeschwerden bei Frauen |
40 bis 70 %, anhaltend | 12 bis 26 %, meist kurz und schwach |
| Enzephalitis | 1/6000 | 0 |
| Verminderung der Blutplättchen | 1/3000 | 1/30 000 bis 1/50 000 |
| Rötelnembryofetopathie bei Infektion in der Schwangerschaft |
> 60% | 0 |
Mit dem MMR-Impfstoff ist eine sichere Impfung gegen Masern, Mumps und Röteln verfügbar und wird durch die Ständige Impfkommission (STIKO) für alle Kinder empfohlen (Impfkalender). Auch erwachsenen Frauen mit Kinderwunsch wird zur Rötelnimpfung geraten, weil eine Röteln-Embryopathie verhindert werden kann. Eine postexpositionelle passive Impfung bei Schwangeren ist möglich [1].
Empfohlen wird eine Schutzimpfung gegen Röteln aller Kinder ab dem zwölften Lebensmonat und aller seronegativen Erwachsenen, insbesondere bei Frauen (kein IgG gegen Rötelnvirus nachweisbar). Die Impfung vermittelt mit 95 % Effizienz eine lebenslange Immunität [2]. Über eine Wiederholungsimpfung, frühestens einen Monat nach erster Impfung, sollten Impflücken bei den verbliebenen 5 % geschlossen werden.
Fieber und lokale Impfreaktionen wie Rötung, Schmerzen und Schwellungen an der Injektionsstelle können wie bei allen Impfungen vorkommen und sind als harmlose Nebenwirkungen zu betrachten. Da es sich bei der MMR-Impfung um eine Impfung mit einem abgeschwächten Lebendimpfstoff handelt, können in seltenen Fällen abgeschwächte Formen der drei Infektionskrankheiten entstehen. In der Folge können ähnliche Symptome wie bei den Infektionskrankheiten entstehen (s. Tabelle). Diese Auswirkungen sind üblicherweise leichter und kurzfristiger Natur. Obschon also bekannte Nebeneffekte existieren, überwiegen die Vorteile gegenüber einer „natürlichen“ Infektion bei Weitem. Weitere mögliche Nebenwirkungen wurden immer wieder kontrovers diskutiert. Der Artikel MMR-Impfstoff enthält hierzu detailliertere Informationen.
Geschichte
Bis ins 19. Jahrhundert hinein wurden die Röteln nicht von anderen fieberhaften und mit einem Hautausschlag einhergehenden Infektionskrankheiten abgegrenzt. Anschliessend wurden sie lange Zeit als harmlose virale Kinderkrankheit ohne Bedeutung eingeordnet.[4] Erst 1941 beschrieb Norman McAlister Gregg erstmals die schwerwiegenden Missbildungen bei Neugeborenen, deren Mütter während der Schwangerschaft Röteln gehabt hatten. Dies war der Ausgangspunkt für zahlreiche Forschungen, die 1962 zur Isolierung des Röteln-Virus[5] führten und 1966 in der allgemeinen Anwendung eines Impfstoffes mündeten.[4]
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

