|
Krankheiten: Kinderlähmung |
| Klassifikation nach ICD-10 | |
|---|---|
| A80.0 | Akute paralytische Poliomyelitits durch Impfvirus |
| A80.1 | Akute paralytische Poliomyelitis durch importiertes Wildvirus |
| A80.2 | Akute paralytische Poliomyelitis durch einheimisches Wildvirus |
| A80.3 | Sonstige und nicht näher bezeichnete akute paralytische Poliomyeltitis |
| A80.4 | Akute nichtparalytische Poliomyelitis |
| A80.9 | Akute Poliomyelitis, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2006) |
Die Poliomyelitis (epidemica anterior acuta) (Altgriechisch πολιομυελιτις, neuer πολιομυελιτιδα „die Entzündung des grauen Marks“, von πολιος „der graue“ und μυελος „das Mark“), kurz Polio, deutsch Kinderlähmung oder Heine-Medin-Krankheit[1], ist eine von Polioviren hervorgerufene Infektionskrankheit, die bei Ungeimpften die muskelsteuernden Nervenzellen des Rückenmarks befallen und zu bleibenden Lähmungserscheinungen bis hin zum Tod führen kann.
Überwiegend sind Kinder im Alter zwischen drei und acht Jahren, gelegentlich auch ältere Patienten bis ins Erwachsenenalter betroffen. Da es sich um eine Viruserkrankung handelt, gibt es keine ursächliche Behandlung. Durch konsequente Impfung konnte Polio in Deutschland vollständig beseitigt werden.
Erreger
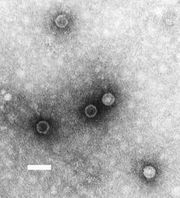
Der Erreger dieser Erkrankung ist das Poliovirus. Es handelt sich dabei um ein unbehülltes Virus mit einzelsträngiger RNA positiver Polarität (ss(+)RNA) von ca. 30 Nanometer Durchmesser, das zur Gattung Enterovirus der Familie Picornaviridae gehört. Es sind drei Serotypen bekannt: Typ I (Brunhilde), der als am stärksten lähmungsauslösend gilt und zur epidemischen Ausbreitung neigt, daneben Typ II (Lansing) und Typ III (Leon). Zwischen den drei Erregertypen gibt es keine Kreuzimmunität. Das heisst, eine Infektion mit einem der drei Typen schützt nicht vor einer weiteren Infektion mit einem der beiden anderen Typen. Ausser dem Menschen werden auch Affen befallen.
Epidemiologie
Der Erreger ist ausser in den Polargebieten weltweit anzutreffen. Durch eine konsequente Durchführung von Impfmassnahmen ist das häufige Auftreten der Erkrankung auf Gebiete in Afrika und Asien zurückgedrängt worden. In Deutschland erfolgte die letzte Ansteckung mit Polio 1990. Die letzten eingeschleppten Infektionen wurden 1992 registriert. In den USA gab es im Jahre 1979 in den Bundesstaaten Iowa, Wisconsin, Missouri und Pennsylvania einen Ausbruch ausschliesslich unter den strenggläubigen Amischen. Ein erneuter Ausbruch wurde im Oktober 2005 ebenfalls nur bei Anhängern dieser Glaubensgemeinschaft in Minnesota gemeldet. In Westeuropa ereignete sich im Jahre 1992 in den Niederlanden die letzte Polio-Epidemie. Hier waren Mitglieder fundamentalistisch-calvinistischer Gemeinden betroffen, welche wie die meisten Amischen ebenfalls Impfungen aus religiösen Gründen ablehnten und selbiges noch immer tun.
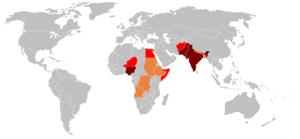
♦ Endemiegebiete
♦ Sporadische Erkrankungen
♦ Risiko der Wiedereinführung
Weltweit gibt es noch etwa 1.500 Neuerkrankungen durch den Wildtyp pro Jahr, aktuell vor allem in Indien und Nigeria, daneben auch in der demokratischen Republik Kongo, Pakistan, Afghanistan und Myanmar[2], aber auch besonders wegen steigender Impfskepsis wieder vereinzelt in den Industrienationen. Die Weltgesundheitsorganisation (WHO) will in den nächsten Jahrzehnten das Poliovirus, ähnlich wie in den 1970er Jahren die Pocken, weltweit ausrotten; der Erreger scheint dazu geeignet, da er sich praktisch nicht verändert und faktisch nur den Menschen als Reservoir hat. Unabdingbar für das Gelingen dieses Vorhabens ist jedoch eine nicht nachlassende Impfbereitschaft weltweit, da das Virus umweltstabil ist und quasi „ausgehungert“ werden muss, so dass es keinen Wirt mehr findet. Eine möglichst hohe weltweite Immunisierungsrate über Jahre ist dafür zwingend notwendig.
Das Virus wird unter schlechten hygienischen Bedingungen durch kotverschmutzte Hände oder Gegenstände übertragen und mit dem Verdauungstrakt aufgenommen (fäkal-orale Schmierinfektion oder Kontaktinfektion). Es kommt aber auch zu Übertragungen durch Tröpfcheninfektion.[3] Die Ansteckungsfähigkeit setzt offensichtlich schon wenige Stunden nach der Infektion ein. Im Rachen (Tröpfcheninfektion) hält sie eine, im Kot drei bis sechs Wochen an. Die Inkubationszeit beträgt 7–14 (3–35) Tage.[3][4]
Pathogenese
Das Virus wird in der Regel durch den Mund in den Körper aufgenommen und vermehrt sich anschliessend im Darm. Von dort aus befällt es zunächst die lokalen Lymphknoten und verteilt sich nach Vermehrung über die Blutbahn (Virämie). Dabei gelangt es als neurotropes Virus bevorzugt in diejenigen Nervenzellen im Vorderhorn des Rückenmarks (α-Motoneurone), die mit ihren Fortsätzen die quergestreifte Muskulatur erreichen und steuern. Als Reaktion auf die Infektion wandern körpereigene Abwehrzellen (Leukozyten) ins Rückenmark ein, wobei eine Entzündung die Nervenzellen letztlich zerstört. Die Folgen sind mehr oder weniger ausgeprägte, ungleichmässig verteilte, schlaffe Lähmungen, vorwiegend an den Beinen. Der Berührungssinn bleibt dabei erhalten.
Neben dem Befall des Rückenmarks ist bei der paralytischen Verlaufsform fast immer auch das Gehirn selbst mitbetroffen, so dass exakterweise von einer Poliomyeloencephalitis gesprochen werden müsste. Vor allem im Bereich des Kleinhirns, der Brücke und des verlängerten Marks treten regelmässig Einwanderungen von Entzündungszellen (entzündliche Infiltrate) und Nervenzelluntergänge auf. Diese führen aber nur selten zu eigenen Symptomen. Lediglich die den spinalen Vorderhornzellen analogen Neurone in den Hirnnervenkernen des IX. und X. Hirnnerven sind häufiger betroffen. Durch den Befall dieser Zellen kommt es zur gefürchteten bulbären Form, bei der die Kehlkopffunktion (Sprechen und Atmung) oder das Schlucken beeinträchtigt sein kann. Solche Lähmungen können schon innerhalb weniger Stunden nach Befall des Nervensystems auftreten.
Krankheitsverlauf, Symptome
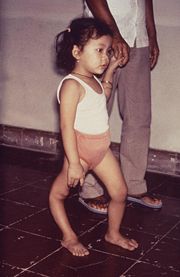
In über 95 Prozent der Fälle[4] verläuft die Infektion asymptomatisch (ohne Krankheitsanzeichen), sodass auch von keinem Krankheitsverlauf gesprochen werden kann. Stattdessen kommt es – vom Infizierten unbemerkt – zur Bildung von Antikörpern und damit zu einer so genannten stillen Feiung.
Abortive Poliomyelitis
Nach einer Inkubationszeit von 7–14 Tagen kommt es zu einer etwa dreitägigen Erkrankung mit Fieber, Halsschmerzen, Abgeschlagenheit, oft Durchfall und Erbrechen.[3] Bei mehr als drei Vierteln[3] der Erkrankten heilt diese abortive Poliomyelitis (abortiv für „abgekürzt, abgeschwächt verlaufend“) folgenlos aus. Die Zellen des Zentralnervensystems (ZNS) werden dabei nicht infiziert.
Infektion mit ZNS-Beteiligung
Bei etwa 5–10 Prozent der symptomatischen Patienten[3] kommt es jedoch zu einer Beteiligung des Zentralnervensystems, bei der die oben geschilderten Symptome das Prodromalstadium (Vorstadium) der Erkrankung darstellen. Nach einer fieber- und beschwerdefreien Phase von etwa einer Woche entwickeln diese Patienten eine nichteitrige Hirnhautentzündung (aseptische Meningitis), bei der Lähmungen (Paralysen) der Muskulatur fehlen (nichtparalytischen Poliomyelitis). Diese Form der Hirnhautentzündung ist durch einen erneuten Fieberanstieg auf 39 °C, Kopfschmerzen und Nackensteifigkeit charakterisiert. Wird die Rückenmarksflüssigkeit (das Nervenwasser, der Liquor cerebrospinalis) untersucht, findet der Arzt darin eine Erhöhung der Zellzahl und eine geringe Erhöhung der Eiweisskonzentration.
Nur bei etwa 1 Prozent der Infizierten kommt es zur Entwicklung der paralytischen Poliomyelitis, der schwersten Form des Krankheitsbildes, die als „klassische Kinderlähmung“ gefürchtet wird. Dies kann auch nach einer fieber- und beschwerdefreien Latenzzeit von etwa 2–12 Tagen geschehen, in der sich die Symptome der Meningitis zunächst bessern, es somit zu einem zweiphasigen (biphasischen) Verlauf kommt (der Krankheitsablauf kann in zwei Phasen eingeteilt werden). Charakteristisch für den plötzlichen Beginn der paralytischen Form Phase ist eine „Morgenlähmung“ des noch am Vorabend gesunden Kindes. Die Lähmungen sind schlaff (im Gegensatz zur spastischen Lähmung bei Schädigung der motorischen Hirnrinde oder der Pyramidenbahn), asymmetrisch verteilt, bevorzugen die Muskulatur der Oberschenkel und sind oft mit erheblichen Schmerzen verbunden. Wenn die zugehörigen Segmente des Rückenmarks beteiligt sind, können aber auch die Muskulatur von Rumpf, Zwischenrippenräumen, Harnblase, Mastdarm oder sogar das Zwerchfell betroffen sein. Viel seltener sind die Ursprungsgebiete der Hirnnerven (Hirnnervenkerne) betroffen. Bei dieser bulbären Form kommt es unter hohem Fieber zu Schluckstörungen oder Atem- und Kreislaufregulationsstörungen. Diese ernste Verlaufsform ist mit einer hohen Sterblichkeit belastet. Jede zusätzliche Belastung beispielsweise in Form von körperlicher Anstrengung oder banalen Eingriffen wie beispielsweise Injektionen in einen Muskel oder Mandelentfernung besonders im Anfangsstadium der Erkrankung erhöht das Risiko für später auftretende Lähmungen.[3] Für die Gesamtheit der Erkrankten, bei denen Lähmungen auftreten, liegt die Sterblichkeit (Letalität) bei etwa 2–20 %.
Spätkomplikationen
Normalerweise bilden sich die Symptome innerhalb eines Jahres zurück, jedoch können Lähmungen, Durchblutungs- und Hauternährungsstörungen als Dauerschaden zurückbleiben. Auch Gelenkschäden aufgrund der Lähmungen und der veränderten Statik wie Skoliose der Wirbelsäule und Fussdeformitäten stellen bleibende Beeinträchtigungen dar. Ein gebremstes Längenwachstum einzelner betroffener Extremitäten kann das Kind im Wachstum zum Invaliden machen. Nach Entfieberung ist zunächst kein weiteres Fortschreiten der Lähmungen zu erwarten. Teilweise erst Jahre oder Jahrzehnte nach der Infektion tritt aber noch das Post-Poliomyelitis-Syndrom als Spätfolge auf. Dessen Symptome zeigen sich in extremer Müdigkeit, Muskelschmerzen und Muskelschwund in neuen und früher schon betroffenen Muskeln, Atem- und Schluckbeschwerden. Diese Spätkomplikation scheint eher die Regel als die Ausnahme zu sein.[3]
Diagnostik
Klinisch lenkt der doppelgipfelige Fieberverlauf spätestens beim Auftreten der Lähmungen den Verdacht auf das Vorliegen einer Poliomyelitis. Das Virus kann aus dem Stuhl, aus Rachenspülwasser und aus dem Hirnwasser angezüchtet werden. Auch der molekularbiologische Nachweis von Virus-Erbinformation (RNA) mittels der Polymerase-Kettenreaktion (PCR) ist möglich. Bei fehlendem Erregernachweis können im Serum spezifische Antikörper gegen die Polio-Viren die Diagnose absichern.
Differentialdiagnose
Während der ersten Krankheitsphase muss die Poliomyelitis gegen alle fieberhaften Infektionen durch andere Erreger abgegrenzt werden. Symptome einer Meningitis, auch mit auftretenden Lähmungen, können auch durch andere Erreger der Gruppe der Enteroviren wie Coxsackie- und Echoviren sowie die Frühsommermeningoenzephalitis verursacht werden. Bei bulbärer Verlaufsform stellt die in unseren Breiten ebenfalls selten gewordene Diphtherie eine wichtige Differenzialdiagnose dar. Das Guillain-Barré-Syndrom ist im Gegensatz zur Poliomyelitis durch symmetrische von den Füssen immer weiter aufsteigende Lähmungen gekennzeichnet. Fieber und Nackensteife als Zeichen einer Hirnhautentzündung fehlen.
Therapie
Da keine ursächliche antivirale Therapie existiert, beschränkt sich die Behandlung auf symptomatische Massnahmen. Dazu gehören Bettruhe mit Sicherstellung einer sorgfältigen Pflege, korrekte Lagerung und physikalische Therapie. Die auftretenden Schmerzen können ausser durch Schmerzmittel und entzündungshemmende Mittel auch mit feuchtwarmen Packungen um die betroffenen Partien gelindert werden.[3] Beim geringsten Verdacht auf das Vorliegen der bedrohlichen bulbären Verlaufsform mit Auftreten von Schluck- oder Atemstörungen muss frühzeitig eine intensivmedizinische Überwachung und Behandlung sichergestellt werden. Zur Nachbehandlung gehört neben einer angemessenen Krankengymnastik auch gegebenenfalls die Versorgung mit orthopädischen Hilfsmitteln. Dadurch kann noch bis zu zwei Jahren nach der akuten Erkrankung eine Verbesserung der Beweglichkeit erreicht werden.[3]
Vorbeugung
Impfung
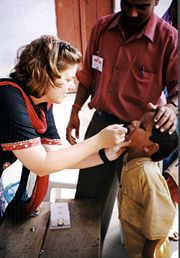
Zur Vorbeugung ist eine prophylaktische Impfung möglich und von der STIKO allgemein empfohlen. Im Jahr 1962 (in der DDR bereits ab 1960) wurde zunächst die Poliomyelitis-Schluckimpfung mit abgeschwächten Erregern (Attenuierter Lebendimpfstoff) in Deutschland wie auch in anderen europäischen Ländern eingeführt. Bereits 1965, nur vier Jahre nach Beginn der ersten Impfkampagnen, hatte sich die Zahl der im Bundesgebiet erfassten Erkrankungen auf weniger als 50 Neuerkrankungen reduziert, im Vergleich zu den 4.670 gemeldeten Neuerkrankungen im Jahr 1961 war das ein Rückgang um 99 %. Die letzten beiden einheimischen Erkrankungen durch Polio-Wildviren traten in Deutschland in den Jahren 1986 und 1990 auf, die letzten importierten Fälle wurden 1992 erfasst.
Aufschlussreich ist in diesem Zusammenhang die zeitversetzte Abnahme der Erkrankungen in BRD und DDR nach Einführung der Polio-Impfung 1960 (DDR) oder 1962 (BRD). Die Anzahl der gemeldeten Erkrankungen betrug nach den Meldezahlen des damaligen Bundesseuchengesetzes oder dem Gesetz zur Verhütung und Bekämpfung übertragbarer Krankheiten beim Menschen der DDR:
| Jahr | 1957 | 1958 | 1959 | 1960 | 1961 | 1962 | 1964 | 1965 | 1966 |
|---|---|---|---|---|---|---|---|---|---|
| BRD | 2402 | 1750 | 2114 | 4198 | 5673 | 296 | 54 | 48 | 17 |
| DDR | 1596 | 958 | 958 | 126 | 4 | 2 | 0 | 1 | 2 |
Die Impfung mit den abgeschwächten, doch lebens- und vermehrungsfähigen Viren birgt allerdings das Risiko, dass diese mit dem Stuhl der so geimpften Personen wieder ausgeschieden werden. So können sich ungeimpfte Kontaktpersonen über eine Schmierinfektion bzw. Kontaktinfektion anstecken (Impfpoliomyelitis). Das bietet einerseits den Vorteil einer weiteren Durchimpfung der Bevölkerung, jedoch befürchten einzelne Virologen eine Rückentwicklung zur virulenten Form der Viren nach mehrmaligen Körperdurchgang, wie auch durch unsachgemässen und leichtfertigen Umgang mit dem Lebendimpfstoff. Irgendein Nachweis über solche Vorkommnisse liess sich bislang jedoch nicht erbringen. Da die Poliomyelitis inzwischen aus Europa weitgehend verschwunden ist, wurde dieses Infektionsrisiko als nicht mehr hinnehmbar erachtet. Seit 1998 erfolgen deshalb Impfungen gegen Poliomyelitis mit einem Totimpfstoff (nach Jonas Salk), der nicht geschluckt, sondern gespritzt wird. Eine Weitergabe des Erregers ist damit zwar nicht möglich, der Impfschutz beträgt jedoch nur etwa 80 % bei Typ 1 und 2, beim virulenteren Typ 3 sogar nur etwa 20 %.
Isolierung
Patienten, die an Poliomyelitis erkrankt sind oder bei denen eine Ausscheidung von Polio-Viren vermutet wird, sollten zum Schutz von anderen Patienten und Personal isoliert werden. Das Personal sollte bei der Pflege Schutzkittel und Handschuhe tragen.[3]
Geschichte


Schon im Altertum war die Poliomyelitis bekannt, wie Darstellungen der typisch deformierten gelähmten Gliedmassen aus dem alten Ägypten belegen.
1838 berichtete Jakob von Heine auf der Naturforscherversammlung zu Freiburg von akuten Lähmungen der Beine bei Kindern. Zwei Jahre darauf beschrieb er das Krankheitsbild unter dem Namen Spinale Kinderlähmung in einer Monographie und grenzte es erstmals als eigenständig ab. Andere Autoren bezeichneten sie in der Folge als wesentliche Lähmung oder atrophische Kinderlähmung. Jean Louis Prévost und Edmé Vulpian beschrieben 1865 die pathologisch-anatomischen Veränderungen der Vorderhornzellen. Adolf Kussmaul unterstrich die anatomische Lokalisation der Erkrankung in der grauen Substanz des Rückenmarks und schlug 1874 erstmals den Namen Poliomyelitis acuta anterior vor. Adolf von Strümpell erkannte die Krankheit 1884 als Infektionskrankheit. Als es 1887 im Raum Stockholm zu einer Häufung von Krankheitsfällen kam, wurde die Poliomyelitis von Karl Oskar Medin als epidemische Krankheit eingestuft. Später wurde durch Ivar Wickman die Bezeichnung Heine-Medin-Krankheit eingeführt, die sich jedoch nicht durchsetzte.
1909 gelang es Karl Landsteiner und Hugo Popper, Affen mit dem Poliomyelitisvirus zu infizieren und sie beschrieben ein neurotropes, filtrierbares Virus. Ein Jahr später folgte die Entdeckung, dass Serum von Rekonvaleszenten aus grossen Poliomyelitis-Epidemien in Skandinavien und den Vereinigten Staaten dieses Virus neutralisieren kann (Neutralisationsreaktion). Es dauerte aber bis 1939, bis von Armstrong die Differenzierung in drei verschiedenen Serotypen bestätigt wurde.
Während es sich zuvor meist um Einzelfälle gehandelt hatte, breitete sich die Kinderlähmung erst um die Jahrhundertwende als paradoxe Folge der sich verbessernden hygienischen Lebensweisen (allgemeine Einführung der Dusche, private Badezimmer u. ä.) und damit nachlassender (Schmutz-)Autoimmunisierung in bedrohlichem Umfang aus und blieb in der ersten Hälfte des 20. Jahrhunderts eine gefürchtete Krankheit. In Europa und den Vereinigten Staaten wurden regionale Epidemien in einem Turnus von etwa 5-6 Jahren beobachtet, während es in den Intervallen immer wieder zu sporadischen Fällen kam. Grössere Ausbrüche gab es beispielsweise 1932 in Deutschland (3.700 Fälle), 1934 in Dänemark (4.500 Fälle) oder 1916 in Bundesstaat New York (mehr als 13.000 Fälle), wobei hier nur die paralytischen Verlaufsformen registriert wurden.[5]
Auf dem Gebiet der Behandlung führte die Entwicklung von Massnahmen für eine künstliche Beatmung, zunächst noch in Form der eisernen Lunge, zu einem Abnehmen der gefürchteten Sterblichkeit der Poliomyelitis. Die ebenso häufigen bleibenden Lähmungen lassen sich aber weiterhin therapeutisch kaum beeinflussen, so dass erst die flächendeckende Einführung der Impfung dazu geführt hat, dass die Poliomyelitis beginnt, eine historische Erkrankung zu werden.[6]
1952 ermöglichte die Einführung der Viruskultur durch J. F. Enders nicht nur das Ende der Tierversuche, sondern schliesslich auch die Entwicklung eines inaktivierten (Tot-)Impfstoffes durch Jonas Salk 1954, der jedoch so schwach wirksam war, dass es in den USA in der Folge zu einer Epidemie kam. Im Gegensatz dazu brachte 1960 der von Albert Sabin entwickelte abgeschwächte Lebendimpfstoff den Durchbruch. Da die amerikanische Politik jedoch auf den scheinbar leichter zu handhabenden Impfstoff von Salk gesetzt hatte, war Albert Sabin gezwungen, ein grosszügiges Angebot der UdSSR anzunehmen, seinen Lebendimpfstoff dort zu entwickeln. Da durch diese politische Konstellation am Höhepunkt des Kalten Krieges eine Umsetzung in mit den USA befreundeten Staaten nicht möglich war, übernahm die im neutralen Österreich angesiedelte Pharmafirma Immuno das russische Patent und beauftragte 1957 die Bundesstaatliche Bakteriologische und Serologische Untersuchungsanstalt in Wien mit der Überarbeitung nach westlichen Standards, die bis 1958 unter der Leitung des Wiener Bakteriologen Peter Johann Kraus erfolgreich abgeschlossen wurde. 1958 wurde in den USA ein Denkmal für fünfzehn Polioforscher enthüllt, die Polio Hall of Fame.
2006 trat die Poliomyelitis im Norden Nigerias – einem Gebiet, in dem Polioviren des Typs I und III prävalent sind – in einem grösseren Ausbruch auf. Die Ursache bestand in zur Impfung verwendeten attenuierten Viren des Typs II, die aufgrund der lokal kaum vorhandenen Immunisierung virulent wurden. Laut Forschern könnten die 69 bestätigten Fälle und die Politik der Weltgesundheitsorganisation, die dies erst im September 2007 publizierte, die Ausrottung der Krankheit empfindlich hemmen.[7]
Einzelnachweise
- ↑ benannt nach den beiden Medizinern Jakob Heine und Karl Oskar Medin
- ↑ Global Polio Eradication Initiative
- ↑ a b c d e f g h i j Deutsche Gesellschaft für Pädiatrische Infektiologie e. V. (DGPI) (Hrsg.): Handbuch Infektionen bei Kindern und Jugendlichen. 4. Aufl. Futuramed, München 2003, ISBN 3-923599-90-0
- ↑ a b Poliomyelitis: Ratgeber Infektionskrankheiten des RKI
- ↑ H. Kleinschmidt: Die übertragbare Kinderlähmung. S. Hirzel, Leipzig 1939.
- ↑ J.-Ch. Sournia, J. Poulet, M. Martiny (Hrsg.): Illustrierte Geschichte der Medizin. Directmedia Berlin 2004; Digitale Bibliothek Bd. 53
- ↑ Leslie Roberts: “Vaccine-Related Polio Outbreak in Nigeria Raises Concerns”. In: Science. 317, Nr. 5846, 28. September 2007, S. 1842 (doi:10.1126/science.317.5846.1842).
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]
