|
Medikamente: Benzodiazepine |
|
Benzodiazepine sind bizyklische Verbindungen, bestehend aus einem Benzolring (Benzo-), verknüpft (annelliert) mit einen siebengliedrigen Ring, der zwei Stickstoffatome enthält (-diazepin).
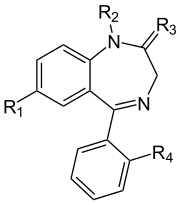 |
||||
| R1 | R2 | R3 | R4 | Name |
| Cl | CH3 | O | H | Diazepam |
| NO2 | H | O | H | Nitrazepam |
| Cl | CH3 | H2 | H | Medazepam |
| NO2 | H | O | Cl | Clonazepam |
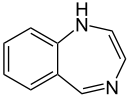 |
| 1H-Benzo-1,4-Diazepin |
 |
| Chlordiazepoxid |
Die 1H-Benzo-1,4-diazepine finden in der Medizin Verwendung als Tranquilizer. Die erste Verbindung aus dieser Gruppe, die zum Einsatz kam, war Chlordiazepoxid. Es wurde von Leo Sternbach für Hoffmann-La Roche entwickelt und 1960 unter dem Handelsnamen Librium® auf den Markt gebracht. Im weiteren Verlauf der Forschung sind vor allem Verbindungen mit Lactamstruktur eingeführt worden.
Diazepam ist hierbei das bekannteste und auch unter den Handelsnamen Faustan® oder Valium® im Handel. Diazepam wird auch zur akuten Behandlung von epileptischen Grand-mal-Anfällen als Antikonvulsivum eingesetzt.
Eine weitere Verwendung finden diese Substanzen als Hypnotika. Vertreter sind hier Nitrazepam, Handelsname Radedorm®. Auch Antikonvulsiva wie etwa Clonazepam (Antelepsin®) oder Sedativa, die vor allem als Tagessedativa Verwendung finden, wie z. B. Medazepam (Rudotel®, Nobrium®), stammen aus dieser Substanzklasse.
Wirkungsmechanismus
Benzodiazepine vermitteln ihre Wirkung dadurch, dass sie modulierend auf die Bindungsstelle des Neurotransmitters GABA (γ-Aminobuttersäure) am GABAA-Rezeptor, einem Chlorid-Ionenkanal, wirken. Dadurch wird die Wirksamkeit des inhibitorisch wirkenden Neurotransmitters GABA verstärkt, was zur Folge hat, dass die Permeabilität des Chlorid-Kanals erhöht wird und somit auch der Einstrom der Chlorid-Ionen in die Nervenzelle, was wiederum zu einer geringeren Erregbarkeit der Neuronenmembran führt (durch Hyperpolarisation und Kurzschluss von EPSPs).
Benzodiazepine unterscheiden sich in ihrer Wirkung von Barbituraten. Dafür sind folgende Mechanismen verantwortlich:
- Benzodiazepine wirken nur zusammen mit GABA und sind allein nicht in der Lage, den GABAA-Rezeptor zu öffnen. Streng genommen müsste man sie daher eher als Synergisten bezeichnen anstatt als Agonisten.
- Benzodiazepine wirken an Synapsen, die wenig GABA enthalten, stärker als an solchen, die viel GABA enthalten.
- Schwache Transmitter-Antworten werden mehr verstärkt als starke Transmitter-Antworten. Man spricht von einer aktivitätsabhängigen Wirkung (engl.: use dependence). Dieser Effekt könnte auch verantwortlich sein für eine relativ spezifische Wirkung der Benzodiazepine (anxiolytisch, antikonvulsiv, zentral muskelrelaxierend, sedativ/hypnotisch, amnestisch s. u.), trotz der ubiquitären Verteilung der GABA-Rezeptoren im Gehirn und Rückenmark.
Auch hohe Dosen von Benzodiazepinen verstärken die Maximalwirkung (die theoretisch auch durch GABA allein erreicht werden könnte) nicht. Sie setzen lediglich die GABA-Dosis herab, die zu einer Maximalwirkung führt. Pharmakologisch ausgedrückt führen sie zu einer Linksverschiebung der Dosis-Wirkungs-Kurve.
Wirkungen, Nebenwirkungen
Benzodiazepine wirken im Allgemeinen
- anxiolytisch (angstlösend)
- antikonvulsiv (krampflösend)
- muskelrelaxierend (muskelentspannend)
- sedativ (beruhigend und schlaffördernd)
- amnestisch (Erinnerung für die Zeit der Wirkdauer fehlt)
- leicht stimmungsaufhellend
Sie finden in der Psychiatrie Anwendung bei der Behandlung von Angst- und Unruhezuständen, als Notfallmedikation bei epileptischen Krampfanfällen und als Schlafmittel. Ferner werden sie als Prämedikation vor Operationen verordnet, damit der Patient entspannt und angstfrei ist. Bei regelmässiger Einnahme besteht die Gefahr der Gewöhnung und der Abhängigkeit. Die Anwendung von Benzodiazepinen sollte so kurz wie möglich und die Dosis so gering wie möglich sein. Bei einer Dauerbehandlung sind die Gefahren von Sucht und Abhängigkeit gegen den therapeutischen Nutzen sorgfältig abzuwägen. Die meisten Benzodiazepine sind grundsätzlich nicht zur Dauerbehandlung geeignet. Ausnahmen bilden die antiepileptisch wirksamen Benzodiazepine, welche bei entsprechender Indikationsstellung nicht selten lebenslang eingenommen werden müssen. Das alprazolamhaltige Medikament Xanax® besitzt eine erwähnenswerte Sonderstellung, da es als einziges in Deutschland zugelassenes Benzodiazepin-Präparat - im Unterschied zu allen sonstigen zugelassenen alprazolamhaltigen Medikamenten - unter besonderen Verordnungsauflagen auch zur Langzeitbehandlung von Panikstörungen (bis zu acht Monaten) zugelassen ist.
Benzodiazepinpräparate sind dosisabhängig und je nach Substanz unterschiedlich stark atemdepressiv, d. h. sie dämpfen das Atemzentrum. Eine Vergiftung durch Atemstillstand ist allein beim Missbrauch von Benzodiazepinen dennoch selten, jedoch potenziert sich das Risiko bei gleichzeitigem Alkoholkonsum oder bei gleichzeitiger Gabe anderer ZNS-wirksamer Präparate. Benzodiazepine beeinträchtigen die Reaktionszeit. Zumindest während der ersten Tage einer Einnahme von benzodiazepinhaltigen Arzneimitteln besteht Fahruntüchtigkeit. Im Verlaufe einer fortgesetzten Therapie entscheidet der behandelnde Arzt von Fall zu Fall, ob das Führen eines Kraftfahrzeuges oder das Bedienen gefährlicher Maschinen wieder möglich ist.
Benzodiazepine gelten als die Medikamente mit der höchsten Missbrauchsrate in Deutschland.
Eine Eigentümlichkeit von Benzodiazepinen ist die Suppression, d.h. Unterdrückung der REM-Schlafphase, was aus schlafhygienischer Sicht bedenklich ist; die Erholsamkeit des Schlafes und dessen psychische Stabilisierungsfunktion ist eingeschränkt. In der Folge kann es nach einiger Zeit zu erheblicher innerer Unruhe und dem erhöhten Auftreten von Alp- und Angstträumen kommen. Aus diesem Grunde werden in der Indikation Schlafstörungen auch die Substanzen Zolpidem und Zopiclon bevorzugt eingesetzt; sie stören den REM-Schlaf nämlich nicht.
Erwähnenswert ist zudem die Rebound-Symptomatik bei der Einnahme von Benzodiazepinen zur Behandlung von Schlafstörungen. Die Symptomatik kehrt am nächsten einnahmefreien Tag ungemindert oder verstärkt zurück, auch wenn am nächsten Tag früh aufgestanden wird.
Es gibt klare Hinweise darauf, dass eine Anwendung von Benzodiazepinen während der Schwangerschaft den menschlichen Fetus schädigt. Im Tierversuch gab es zudem Hinweise auf Verhaltensstörungen der Nachkommen von Muttertieren, denen während der Schwangerschaft Benzodiazepine verabreicht wurden.[1]
Kontraindikationen
- Myasthenia Gravis
- Ataxie, Engwinkelglaukom
- Bekannter Alkohol- und/oder Medikamentenmissbrauch
Einzelstoffe
| Wirkstoff | Markenname | Wirkungstyp | chemische Bezeichnung | Halbwertszeit (Metaboliten-HWZ) |
|---|---|---|---|---|
| Alprazolam | Xanax® Xanor® Tafil® Cassadan® | Tranquilizer, Anxiolytikum | 8-Chlor-1-methyl-6-phenyl- 4H-[1,2,4]-triazolo[4,3-a][1,4]benzodiazepin | 12-15 h |
| Bromazepam | Lexotanil® Gityl® Neo-OPT® Normoc® Lexostad® | Tranquilizer, Anxiolytikum | 7-Brom-2,3-dihydro-5-(2-pyridyl)- 1H-1,4-benzodiazepin-2-on | 15-28 h |
| Brotizolam | Lendormin® | Hypnotikum, Sedativum | 2-Brom-4-(2-chlorphenyl)-9-methyl- 6H-thieno[3,2-f][1,2,4]triazolo[4,3-a][1,4]diazepin | 3-6h (4-19h) |
| Chlordiazepoxid | Librium® Multum® Radepur® | Tranquilizer | 7-Chlor-2-methylamino-5-phenyl- 3H-1,4-benzodiazepin-4-oxid | 5-30 h (48-96 h) |
| Clobazam | Frisium® | Tranquilizer, Anxiolytikum, Antiepileptikum | 7-Chlor-1-methyl-5-phenyl- 1H-1,5-benzodiazepin-2,4(3H,5H)-dion | 18 h (36-80–120 h) |
| Clonazepam | Rivotril® Antelepsin® | Antiepileptikum | 5-(2-Chlorphenyl)-2,3-dihydro-7-nitro- 1H-1,4-benzodiazepin-2-on | 30-40 h |
| Diazepam | Valium® Faustan® Stesolid® Neurolytril® Valocordin® | Tranquilizer, Antiepileptikum | 7-Chlor-2,3-dihydro-1-methyl-5-phenyl- 1H-1,4-benzodiazepin-2-on | 24-48 h (50-80 h) |
| Clorazepat | Tranxilium® | Tranquilizer | 7-Chlor-2,3-dihydro-2,2-dihydroxy-5-phenyl- 1H-1,4-benzodiazepin-3-carbonsäure | (25-82 h) |
| Flunitrazepam | Rohypnol® Fluninoc® | Hypnotikum | 5-(2-Fluorphenyl)-2,3-dihydro-1-methyl-7-nitro- 1H-1,4-benzodiazepin-2-on | 18 h |
| Flurazepam | Dalmadorm®, Staurodorm® | Hypnotikum | 7-Chlor-1-(2-diethylaminoethyl)-5-(2-fluorphenyl)-2,3-dihydro- 1H-1,4-benzodiazepin-2-on | 1,5 h (1 h oder 50-100 h) |
| Loprazolam | Sonin® | Tranquilizer | 6-(2-Chlorphenyl)-2,4-dihydro-2-[(4-methyl-1-piperazinyl)methylen]-8-nitro- 1H-imidazo[1,2-a][1,4]benzodiazepin-1-on | 8-9 h |
| Lorazepam | Tavor® Tavor Expidet® Temesta® Ativan® Laubeel® Tolid® Somagerol® | Tranquilizer, Antiepileptikum | (RS)-7-Chlor-5-(2-chlorphenyl)-2,3-dihydro-3-hydroxy- 1H-1,4-benzodiazepin-2-on | 12,9–16,2 h |
| Lormetazepam | Ergocalm® Noctamid® Loretam® | Hypnotikum | (RS)-7-Chlor-5-(2-chlorphenyl)-2,3-dihydro-3-hydroxy-1-methyl- 1H-1,4-benzodiazepin-2-on | 10-14 h |
| Medazepam | Rudotel® Nobrium® Rusedal® | Tranquilizer | 7-Chlor-2,3-dihydro-1-methyl-5-phenyl- 1H-1,4-benzodiazepin | 2-5 h (50-80 h) |
| Midazolam | Dormicum® | Kurzhypnotikum | 8-Chlor-6-(2-fluorphenyl)-1-methyl- 4H-imidazo[1,5a][1,4]benzodiazepin | 1,5-2,5 h |
| Nitrazepam | Radedorm® Novanox® Eatan® Imeson® Mogadan® | Hypnotikum | 2,3-Dihydro-7-nitro-5-phenyl- 1H-1,4-benzodiazepin-2-on | 18-30 h |
| Nordazepam | Tranxilium® N | Tranquilizer | 7-Chlor-2,3-dihydro-5-phenyl- 1H-1,4-benzodiazepin-2-on | 50-90 h (8 h) |
| Oxazepam | Adumbran® Praxiten® Sigacalm® Uskan® | Tranquilizer | (RS)-7-Chlor-2,3-dihydro-3-hydroxy-5-phenyl- 1H-1,4-benzodiazepin-2-on | 5-15 h |
| Prazepam | Demetrin® | Tranquilizer | 7-Chlor-1-(cyclopropylmethyl)-2,3-dihydro-5-phenyl- 1H-1,4-benzodiazepin-2-on | (50-90 h) |
| Temazepam | Remestan® Planum® Norkotral Tema® Pronervon® | Hypnotikum | (RS)-7-Chlor-3-hydroxy-1-methyl-5-phenyl- 1H-1,4-benzodiazepin-2(3H)-on | 5-13h |
| Tetrazepam | Musapam® Musaril® Rilex® Myospasmal® Spasmorelax® | Myotonolytikum (Muskelrelaxans) | 7-Chlor-5-(1-cyclohexenyl)-1-methyl- 1H-1,4-benzodiazepin-2(3H)-on | 18 h |
| Triazolam | Halcion® | Hypnotikum | 8-Chlor-6-(2-chlorphenyl)-1-methyl- 4H-1,2,4-triazolo[4,3-a][1,4]benzodiazepin | 1,4-4,6 h |
Gegenmittel
Flumazenil (Anexate®), ein reversibler, kompetitiver Antagonist, hebt nach einer intravenösen Gabe die Wirkung von Benzodiazepinpräparaten zumindest kurzfristig wieder auf (HWZ etwa 45 min). Die Anwendung ist nicht angezeigt bei Patienten mit Epilepsie, die Benzodiazepine zur Behandlung erhielten. Die Anwendung von Flumazenil kann bei diesen Patienten zur Auslösung von Konvulsionen bis hin zum lebensbedrohlichen Status epilepticus führen (Letalität bei Status epilepticus: 10%).
Rechtslage in Deutschland
Alle Vertreter aus der Wirkstoffgruppe der Benzodiazepine unterliegen in der Bundesrepublik Deutschland der Gesetzgebung des Betäubungsmittelgesetzes (BtMG). Hier sind sie in die Anlage III (verkehrsfähige und verschreibungsfähige Betäubungsmittel) aufgenommen worden. Der Gesetzgeber hat jedoch Höchstmengen pro abgeteilter Form (Tablette, Suppositorium, Ampulle, Volumeneinheit bei Tropfen) zugelassen, bis zu denen die Betäubungsmittel-Verschreibungs-Verordnung nicht gilt („ausgenommene Zubereitungen“). Diese Höchstmengen sind für jeden einzelnen Wirkstoff individuell festgelegt (z.B. 10 mg für Diazepam) und werden bei Bedarf angepasst. Ein Beispiel hierfür ist die Herabsetzung der Höchstmenge von Flunitrazepam (Rohypnol® Roche) von 2 mg pro abgeteilter Form auf nur noch 1 mg. Das hatte zur Folge, dass die Tabletten zu 1 mg weiterhin lediglich verschreibungspflichtig sind, die Ampullen zu 2 mg jedoch den Einschränkungen des BtMG unterworfen sind. Im Falle der Substitutionstherapie von Drogenabhängigen sind Benzodiazepine (meist Diazepam oder Flunitrazepam) jedoch generell auf einem Betäubungsmittelrezept zu verordnen. Aufgrund der Höchstmengenfestsetzung in Anlage III BtMG sind die meisten Benzodiazepine enthaltenden Medikamente in der Bundesrepublik Deutschland verschreibungspflichtig und damit auch apothekenpflichtig. Ausnahmen sind z.B. die bereits erwähnte Zubereitung von Flunitrazepam (2 mg/Ampulle), Zubereitung von Temazepam (20 mg/Kapsel) und eine in der Intensivmedizin angewendete Zubereitung von Midazolam, die 50 mg pro Ampulle enthält (Dormicum® Roche 50/10).
Einzelnachweise
- ↑ Fachinformation des Arzneimittel-Kompendium der Schweiz: Dormicum® Ampullen; Stand der Informationen: November 2005
Dieser Artikel stammt aus der freien Enzyklopädie Wikipedia und kann dort eingesehen werden (Autorenliste). Der Artikel steht unter der GNU Lizenz für freie Dokumentation.
Unsere Website dient einzig Informationszwecken. Sie ersetzt keinesfalls die persönliche Untersuchung, Beratung und Behandlung durch Fachkräfte. Bitte beachten Sie auch unsere Rechtlichen Nutzungsbedingungen.
[an error occurred while processing this directive]

